
 Pareze střeva je stav, ve kterém je tonus střevní stěny prudce snížen a střevní motorická aktivita je omezená.
Pareze střeva je stav, ve kterém je tonus střevní stěny prudce snížen a střevní motorická aktivita je omezená.
Navzdory vyvinutým metodám léčby je střevní paréza jednou z deseti nejproblematičtějších kombinovaných patologií gastroenterologie a gastrointestinální chirurgie..
Obecné údaje
Pareze střeva není samostatná patologie, ale je doprovázena řadou závažných organických onemocnění, především jako:
- akutní onemocnění břišních orgánů (akutní břicho) - s nimi se tato patologie vyvíjí u 25% všech pacientů;
- komplikované onemocnění kardiovaskulárního systému;
- některé nemoci plic;
- generalizovaná (běžná) infekce.
Aktivita střeva závisí na jeho věku související anatomický a fyziologický stav (opotřebení). - více než 70% všech pacientů s diagnostikovanou střevní parézí bylo starších 60 let. Proto je tato nemoc zařazena do kategorie onemocnění senilního věku..
Mírně méně (ale častěji než u jiných kategorií pacientů) je střevní paréza diagnostikována:
- děti všech věkových skupin;
- těhotné ženy - často se vyskytují ve druhém nebo třetím trimestru těhotenství a představují vysokou míru ohrožení jak pro budoucí matku, tak pro plod.
Důvody
Mezi bezprostřední příčiny střevní parézy patří:
- porušení přívodu krve do střevní stěny;
- porušování jeho nervové regulace.
Morfologicky (tj. Na úrovni tkání) během střevní parézy je možno pozorovat zánětlivý proces, ale často i jeho fyzická aktivita nastává i bez tohoto typu léze..
Střevní paréze se může objevit kvůli poškození jak břišních orgánů, tak retroperitoneálního prostoru.. Nejčastěji se vyskytuje u takových onemocnění a stavů, jako jsou:
- akutní apendicitida;
- peritonitida (včetně hnisavého) způsobená různými příčinami - perforace žaludečního vředu, pronikající rány břišní dutiny, perforace žlučníku a podobně;
- retroperitoneální flegmon;
- flegmonózní a nekrotické formy lézí biliárního systému;
- akutní pankreatitida (zejména purulentní formy);
- pankreatická nekróza;
- obstrukce střevních mesenterických cév;
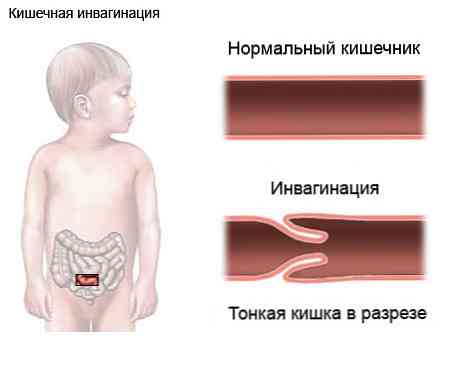
- invaginace střeva (vstup jednoho fragmentu do druhého s následným vývojem střevní obstrukce);
- nekróza jater.
Jiné nemoci a stavy, které mohou často vést k intestinální parezi, jsou:
- ruptura aneuryzmatu (výčnělek) fragmentu břišní aorty;
- akutní koronární nedostatečnost;
- infarkt myokardu;
- renální kolika (zejména na pozadí urolitiázy);
- prodloužený a komplikovaný průběh pneumonie.
Porušení inervace (nervová podpora) střeva, která často vyvolává střevní parézu se všemi jejími následky, má za následek:
- traumatické poškození míchy;
 nádory míchy;
nádory míchy;- snížení produkce acetylcholinu v nervových zakončeních - látka, která zajišťuje přenos nervových impulzů;
- užívání léků některých skupin (například blokátory kalciového kanálu, které se používají při léčbě hypertenze);
- endogenní intoxikace (sebe-otravy těla, kdy se biologické jedy vytvářejí v důsledku patologických procesů v tkáních - například v důsledku pankreatické nekrózy nebo hnisavého tavení apendikulárního procesu);
- chirurgická léčba onemocnění gastrointestinálního traktu, při které byly zkřížené nervové kmeny střeva nebo poškozeny jeho malé nervové větve.
Vývoj onemocnění
Intestinální paréza se rozvíjí ve formě několika fází:
- během první fáze dochází ke zpomalení jeho peristaltiky. Jeho úplná zastávka je také možná;
- in druhé fáze v dutině střeva (tenké i tlusté), střevní obsah (převážně tekutý) a plyny stagnují. Z tohoto důvodu začíná růst intra-intestinálního tlaku, což zvyšuje průměr střevních smyček;
- během třetí fáze veškerý nahromaděný obsah kapaliny a plyny způsobené zvýšeným tlakem se začnou absorbovat do cév střevní stěny, vstupují do krevního oběhu a způsobují obecnou intoxikaci těla, což zase vede k selhání více orgánů.
Pareze střeva může ovlivnit jak jednotlivé segmenty střeva (přilehlé smyčky nemusí být vůbec ovlivněny), tak i celé malé a tlusté střevo.
Nejčastěji jsou pacienti vystaveni riziku vzniku střevní parézy za následujících podmínek:
- zatímco užíváte léky, které inhibují intestinální motorickou aktivitu;
- s metabolickými poruchami (především elektrolyty) a metabolismem;
- na pozadí generalizované (běžné) infekce těla;
- v přítomnosti dlouhodobých chronických komorbidit;
- po operacích s použitím endotracheální anestezie a svalových relaxancií (léky, které vypínají svalstvo těla - včetně svalů střev).
Symptomy střevní parézy
 Hlavní symptomy, které se objevují během intestinální parézy, jsou:
Hlavní symptomy, které se objevují během intestinální parézy, jsou:
- bolest břicha;
- nadýmání;
- dyspeptické jevy;
- s progresí parezy - zhoršení celkového stavu;
- známky poškození z jiných orgánů a systémů.
Charakteristika bolesti:
- lokalizace - v místě parézy, pak po celém žaludku - "putování", bez specifické lokalizace;
- ozařováním se nikam nevzdávají;
- podle síly - střední intenzity, tolerovatelné;
- přirozeně - bolestivé, často - jako pocit nepohodlí v žaludku.
Typické dyspeptické jevy, které se vyskytují během střevní parézy, jsou:
- nevolnost;
- zvracení (s progresí onemocnění). Za prvé, ve zvratcích zbytků nedotažené potravy a gastrointestinálních sekrecí jsou zjištěny, pak se pozoruje fekální povaha zvracení s odpovídajícím zápachem;
- nadouvání a zhoršování výboje plynu;
- zácpa.
Účinky parézy, jako je nadýmání a zácpa, se objevují u asi 40% pacientů s střevní parézou..
Zhoršení celkového stavu v důsledku zhoršení absorpce živin v tenkém střevě a intoxikace v důsledku absorpce kongestivního střevního obsahu do krve. Taková označení, která jsou uvedena:
- slabost;
- únavu, která se objevuje s menším množstvím práce než obvykle;
- snížený výkon - zejména mentální (kvůli toxickému poškození mozkové tkáně);
- pomalu se vyvíjející hubnutí;
- zvýšení tělesné teploty až na počet subfebrilů (37,2-37,4 stupňů Celsia). Vyšší teplota je charakteristická výskytem komplikací střevní parézy..
Při častém zvracení dochází k progresivnímu zhoršení celkového stavu těla - je to způsobeno ztrátou tekutin.. Klinické ukazatele dehydratace jsou:
- suchá kůže a sliznice;
- sucho v ústech kvůli snížené slinění - vede také k potížím s polykáním;
- snížení množství moči vylučovaného během dne (tzv. denní diuréza).
Intestinální paréza také vyvolává poruchy způsobené jinými orgány, především respiračním a kardiovaskulárním systémem.. To je způsobeno skutečností, že během střevní parézy se rozvíjí abdominální distenze, otoky střevních smyček se posunují nahoru v membráně, stlačují orgány hrudníku a zabraňují jejich normálnímu působení.. Zjištěné hlavní porušení:
- dýchavičnost, která postupuje s časem;
- mělké dýchání;
- palpitace;
- zvýšení krevního tlaku.
Komplikace
Pokud se zvyšuje zhoršení krevního oběhu a intestinální inervace, je možný výskyt komplikací, z nichž nejčastější jsou:
 perforace (vznik patologického otvoru ve střevní stěně) nastává v důsledku narůstajícího zhoršování přívodu krve a následné nekrózy (nekrózy) střevní stěny. Prvky nekrotické tkáně jsou prakticky nespojené a proto "vylévají" ze střevní stěny, na tomto místě se tvoří vada. Vznikající nekróza se projevuje výskytem plynových bublin - tento jev se pozoruje v tkáních střevní stěny av portální žíle;
perforace (vznik patologického otvoru ve střevní stěně) nastává v důsledku narůstajícího zhoršování přívodu krve a následné nekrózy (nekrózy) střevní stěny. Prvky nekrotické tkáně jsou prakticky nespojené a proto "vylévají" ze střevní stěny, na tomto místě se tvoří vada. Vznikající nekróza se projevuje výskytem plynových bublin - tento jev se pozoruje v tkáních střevní stěny av portální žíle;- tvorba divertikuly;
- peritonitida jako důsledek perforace;
- krvácení. Zřídka se vyskytují, ve většině případů vznikají v důsledku předchozího onemocnění střev, což vede k těžké ischemii (hladovění kyslíkem) střevní stěny.
Často dochází k perforaci na pozadí střevní parézy kvůli lékařskému zásahu (například během kolonoskopie - vyšetření tlustého střeva endoskopem). Příznaky, které mohou signalizovat vysokou míru rizika střevní perforace, jsou zvýrazněny:
- zvýšení průřezu (průměru) počátečních segmentů tlustého střeva - tedy průměr céka dosahuje více než 120 mm. Pokud se průměr střeva zvýší na 140 mm a více, pravděpodobnost smrti se zdvojnásobí;
- paréza trvá déle než šest dní. Při délce parézy delší než sedm dní se pravděpodobnost úmrtí zvýší pětkrát.
Diagnostika
Není těžké podezření na střevní parézu na základě klinických příznaků, ale často je nutné potvrzovat diagnózu pomocí dalších výzkumných metod - fyzikální (vyšetření, vyšetření, odposlech, poslech břicha pomocí phonendoskopu), instrumentální a laboratorní vyšetření..
Při kontrole se uvádí:
- vlhkost jazyka se snižuje, s progresí onemocnění je potažena bílým květem;
- břicho oteklé, s progresí patologie se obvod zvyšuje.
Palpation:
- mírná bolestivost je zaznamenána v místě, kde je část stehna s příznaky parézy promítnutá na přední břišní stěnu;
- s digitálním vyšetřením konečníku je určena expanzí a prázdnotou v jeho konečném segmentu (rektální ampulka).
Při stanovení auskultace:
- snížený peristaltický hluk;
- symptom Loteyssen - na pozadí intestinálního "ticha" (nedostatek střevního šumu) se slyší dýchání a tlukot srdce.
Instrumentální metody výzkumu, které se používají při diagnostice střevní parézy, jsou:
 obecná fluoroskopie a - schéma břišních orgánů - se provádí ve třech polohách - vertikální, vodorovná a horizontální poloha pacienta na boku. Během vyšetření je vidět, že střevní smyčky jsou naplněny plynem a jsou určeny hladiny vodorovného média. Toto vyšetření pomáhá rozlišovat střevní parézu od střevní obstrukce v důsledku mechanické obstrukce - není detekována během parézy;
obecná fluoroskopie a - schéma břišních orgánů - se provádí ve třech polohách - vertikální, vodorovná a horizontální poloha pacienta na boku. Během vyšetření je vidět, že střevní smyčky jsou naplněny plynem a jsou určeny hladiny vodorovného média. Toto vyšetření pomáhá rozlišovat střevní parézu od střevní obstrukce v důsledku mechanické obstrukce - není detekována během parézy;- fibrogastroduodenoscopy - může být použita k odhalení nadýchání duodena a stavu její stěny zevnitř;
- kolonoskopie - možnosti jsou stejné, ale při vyšetření dvojtečky;
- irrigoskopie - během ní se do tlustého střeva vstříkne kontrastní činidlo.
Ultrazvukové vyšetření (ultrazvuk) neumožňuje rozpoznat stav střeva, protože je to dutý orgán. Ultrazvuk může být použit pro diferenciální diagnostiku střevní parézy s onemocněními parenchymálních abdominálních orgánů. Totéž platí pro zobrazování pomocí magnetické rezonance (MRI).
Změny zjištěné metodami laboratorního výzkumu nejsou specifické pro střevní parézu a mohou být užitečné při hodnocení jejích komplikací.. Zejména se používají:
- kompletní krevní obraz - na základě anémie (snížení počtu červených krvinek) je možné podezření na krvácení s nárůstem počtu leukocytů a ESR - nekróza střevní stěny;
- okultní krevní test - stanovit přítomnost krve ve stolici, pokud není vizuálně určena.
Diferenciální diagnostika
Diferenciální diagnostika střevní parézy by měla být provedena s takovými onemocněními a stavy jako:
- mechanická střevní obstrukce (v důsledku nádoru, fekálního kamene, ascaridové cívky, polypu atd.);
- koprostáza - stagnace výkalů ve střevě v případě jejich zvýšené hustoty.
Léčba střevní parézy
Je důležitéPokud je podezření na střevní parézu, pacient by měl být hospitalizován v jednotce intenzivní péče nebo jednotce intenzivní péče v chirurgické jednotce. Pokud se tento stav zlepší, takový pacient se pak přenese do oddělení gastroenterologie..
Léčba střevní parézy je založena na konzervativní terapii.. Její jmenování je:
- hladu v prvních dnech od okamžiku hospitalizace, aby se vyloučilo zatížení střev;
 intestinální dekomprese;
intestinální dekomprese;- léčba základního onemocnění, která vyvolala vývoj střevní parézy;
- antibiotická terapie - s hrozbou přidání infekce;
- Infúzní terapie - se ztrátou tekutiny, stejně jako ke zlepšení intestinální mikrocirkulace. Nejdříve jsou zavedeny elektrolytické roztoky, které kompenzují ztrátu nejen tekutin, ale i stopových prvků;
- stimulanty motility.
Lék volby pro stimulaci funkce střev je neostigmin, jiné léky nejsou ukázány kvůli nízké účinnosti a možnosti komplikací. Pokud jeho opakované podání neposkytuje očekávané výsledky, pak provádějte kontinuální intravenózní infúzi s kapáním tohoto léku. Trvání takové infuze je den nebo více. Tato technika je účinná u 75% všech klinických případů. Zavedení neostigminu se provádí pod kontrolou hemodynamické (srdeční frekvenci a krevní tlak), je-li vyvinut bradykardie (srdeční frekvence se staly méně časté než normální) - atropin.
Pro zavedení neostigminu existují kontraindikace:
- mechanická střevní obstrukce;
- zvýšení ischémie (hladovění kyslíkem) střevní stěny;
- perforace střevní stěny;
- těhotenství;
- zástava srdce (zejména poruchy rytmu, které se obtížně léčí);
- stav bronchospasmu;
- selhání ledvin.
Také pro stimulaci střevní funkce a zlepšení stavu pacienta se doporučují jiné než lékové metody:
- poloha pacienta kolena;
- pravidelná mírná fyzická aktivita pod lékařským dohledem;
- literatura také popisuje roli žvýkací gumy při eliminaci střevní parézy (žvýkání stimuluje intestinální peristaltiku).
Metody vykládky střev jsou:
- neoperační;
- chirurgické.
Nechirurgické metody intestinální dekomprese zahrnují:
- staging nasogastrické trubice;
- zavedení parní trubice do konečníku;
- kolonoskopie se zavedením drenáže (dlouhá trubice s otvory);
- perkutánní punkce (punkce) céka.
Cecostomy je chirurgická metoda střevního výboje.. Po ukončení fenoménů střevní parézy se vyloučí prick, cékum se ponoří zpět do břišní dutiny.
Črevní dekomprese s použitím těchto metod se provádí podle takových indikací jako:
- zvýšení průměru smyček hrubého čreva na 100 mm nebo více;
- trvání intestinální parézy déle než tři dny, zvláště pokud nemá vliv na konzervativní terapii po dobu dvou dnů;
- nedostatečný účinek od jmenování neostigminu;
- kontraindikace užívání neostigminy.
Nejčastěji se provádí kolonoskopie pro kolonoskopii., což se ukázalo být mimořádně účinnou metodou, pokud byla použita k zavedení drenážních trubek v 90% všech klinických případů (oproti 25% bez zavedení trubiček).
Existují však kontraindikace pro použití kolonoskopie:
- perforace střeva;
- peritonitida po perforaci.
Odstranění perkutánní cecostomie je indikováno v těchto případech:
- nedostatečný účinek konzervativní terapie a nárůst fenoménů střevní parézy;
- selhání kolonoskopie.
Pokud se intestinální pareze vyvinula do stavu nekrózy, provede se resekce (odstranění) postižené střevní smyčky.. Resekce se provádí zachycením zdravé tkáně, protože příznaky nemusí odrážet stupeň rušení na buněčné a tkáňové úrovni (externě střeva vypadá zdravě, ale to je již ohrožena tkáň). Je třeba mít na paměti, že po takové operaci nejsou narkotické anestetika předepsány v případě bolesti, neboť inhibují intestinální motorickou aktivitu - měly by být použity narkotické analgetika.
Prevence střevní parézy
 Prevence střevní parézy je prevence onemocnění a stavů, které ji vedou, a v případě výskytu jejich včasné odhalení a léčby. Jakákoli opatření, která neumožňují zhoršení dodávky krve a nervová regulace střevní stěny, automaticky vyvolají opatření zaměřená na prevenci intestinální pareze..
Prevence střevní parézy je prevence onemocnění a stavů, které ji vedou, a v případě výskytu jejich včasné odhalení a léčby. Jakákoli opatření, která neumožňují zhoršení dodávky krve a nervová regulace střevní stěny, automaticky vyvolají opatření zaměřená na prevenci intestinální pareze..
U akutního břicha je velmi důležité včasná chirurgická léčba vzniklých onemocnění - taktika prodlouženého pozorování je vadná a je plná intestinální parézy.. Taková akutní břišní onemocnění, jako je akutní zánět slepého střeva, zánět pobřišnice, abscesu retroperitoneu, hnisavý zánět žlučníku (calculary a nekalkulezny) hnisavé forma pankreatitidy, trombózy (ucpání) mezenterické cévy (tepny a žíly okruží střeva), mechanické ileus a nekróza jater se musí podrobit včasná chirurgická léčba.
Onemocnění jiných orgánů a systémů jsou schopny tlačit ke vzniku střevního obrnou s výrazným progrese a dlouhodobý průběh, ale jejich role v působit střevní obrna, nemůže být ignorována. Výskyt popsaných chorob se lze vyhnout k diagnostice a léčbě nemocí a patologických podmínek (především traumatického původu) z míchy a periferních nervových zakončení.
Je důležitéBlokátory kalciového kanálu, které mohou vyvolat rychlý vývoj střevní parézy, by měly být užívány tak, jak je předepsáno a pod dohledem lékaře..
Také je zvláště nutné provádět operace na střevě, aby nedošlo k traumatizování nervových zakončení, což může způsobit střevní parézu. Za tím účelem by měla být tkanina vzájemně oddělena co nejvíce takzvanou tupou metodou (pohybem je pomocí tamponů, spíše než řezáním skalpelu).
Pokud je endogenní intoxikace ohrožena, detoxikační léčba by měla být provedena okamžitě. (s nadbytkem nebo nekrózou tkání různých orgánů), takže toxiny nemají čas paralyzovat nervový aparát střev.
Předpověď
Prognóza střevní parézy je velmi odlišná a závisí na faktorech, jako jsou:
- věk pacienta (čím starší je pacient, tím těžší je střevní paréza);
- včasnost zahájené léčby;
- přítomnost a rychlost komplikací - nejčastěji se vyskytuje smrt při perforaci střev (ve 40% všech klinických případů).
V kategorii pacientů nad 65 let se může každý pátý pacient s střevní parézí znovu vyvinout. s nástupem chronického ileu.
Kovtonyuk Oksana Vladimirovna, lékařský komentátor, chirurg, konzultant lékař



 nádory míchy;
nádory míchy; perforace (vznik patologického otvoru ve střevní stěně) nastává v důsledku narůstajícího zhoršování přívodu krve a následné nekrózy (nekrózy) střevní stěny. Prvky nekrotické tkáně jsou prakticky nespojené a proto "vylévají" ze střevní stěny, na tomto místě se tvoří vada. Vznikající nekróza se projevuje výskytem plynových bublin - tento jev se pozoruje v tkáních střevní stěny av portální žíle;
perforace (vznik patologického otvoru ve střevní stěně) nastává v důsledku narůstajícího zhoršování přívodu krve a následné nekrózy (nekrózy) střevní stěny. Prvky nekrotické tkáně jsou prakticky nespojené a proto "vylévají" ze střevní stěny, na tomto místě se tvoří vada. Vznikající nekróza se projevuje výskytem plynových bublin - tento jev se pozoruje v tkáních střevní stěny av portální žíle; obecná fluoroskopie a - schéma břišních orgánů - se provádí ve třech polohách - vertikální, vodorovná a horizontální poloha pacienta na boku. Během vyšetření je vidět, že střevní smyčky jsou naplněny plynem a jsou určeny hladiny vodorovného média. Toto vyšetření pomáhá rozlišovat střevní parézu od střevní obstrukce v důsledku mechanické obstrukce - není detekována během parézy;
obecná fluoroskopie a - schéma břišních orgánů - se provádí ve třech polohách - vertikální, vodorovná a horizontální poloha pacienta na boku. Během vyšetření je vidět, že střevní smyčky jsou naplněny plynem a jsou určeny hladiny vodorovného média. Toto vyšetření pomáhá rozlišovat střevní parézu od střevní obstrukce v důsledku mechanické obstrukce - není detekována během parézy; intestinální dekomprese;
intestinální dekomprese;