

Pulpitida je zánět, který postihuje neurovaskulární svazek, který je skrytý uvnitř kořenového kanálu a koronální komory zubu. Buničina zpravidla poskytuje výživu pevným tkáním zevnitř. Patologie se zpravidla rozvíjí v důsledku kazu, který nebyl dříve vyléčen, a infekce měkkých tkání. V závislosti na typu pulpitidy se mohou příznaky a léčba (lékařská taktika) lišit. "Klasickým" projevem patologie je výrazný syndrom bolesti, který se zvyšuje s vlivem tepelných podnětů a spontánně v noci. Ve velmi vzácných případech je možný asymptomatický průběh. Vzhledem k povaze průtoku, stejně jako jiné zánětlivé nemoci, může být pulpitida jak akutní, tak i chronická..
Je důležitéChronická forma je charakterizována střídajícími se obdobími exacerbace a remisie (zmírnění příznaků).
Pokud čas od času odloží návštěvu lékaře, proces bude nevyhnutelně pokročit. To může být nejen příčinou ztráty dentální jednotky, ale také šíření zánětlivého procesu na kostní struktuře čelisti a infekce krve (septický proces).
Dávejte pozorU lidí s oslabeným imunitním systémem se sepsa, která představuje vážnou hrozbu pro život, vyvíjí mnohem častěji než u jedinců s vysokou imunitou..
Pulpitis klasifikace
Podle moderní klasifikace jsou rozlišeny následující typy onemocnění:
- ostré
- chronické;
- exacerbace chronického procesu;
- focální purulentní;
- difuzní purulentní;
- hypertrofické;
- vláknitý;
- gangrenózní;
- stav po amputaci buničiny nebo extirpaci.
Důvody
Onemocnění se vždy vyvíjí na pozadí infekce. Nejčastěji jsou infekční agens zaváděny do buničiny intradentálně, tj. Přes koronální část, částečně zničené kariosovým procesem. V některých případech však lékaři musí pozorovat retrográdní šíření patogenní mikroflóry, tj. Její proniknutí přes apikální (apikální) otvor ze sousedních ložisek chronické infekce.
Je důležitéPodle statistických studií WHO se pulpitida vyvinula nejméně jednou v 20% světové populace..
Obvykle je pulpitida přímým důsledkem kazu, ve kterém jsou tvrdé tkáně zničené části koruny doslova "nasycené" patogenními bakteriemi..
Existuje iatrogenní forma spojená s nedostatečně vysokou kvalitou zubního lékaře. Doktor se může přehřívat buničinou, rozřezat zub pod korunou, můstkem nebo dokonce dýhou, použít špatně kvalitní výplňové materiály nebo uložit pečeť agresivního materiálu bez speciálního izolačního těsnění.
Obvykle se rozlišují 3 typy faktorů, které vyvolávají vývoj této patologie:
- Fyzická;
- Biologické;
- Chemické.
Mezi fyzické patří:
- zubní trauma, což má za následek neporušenost komory buničiny;
- nadměrné zahřátí buničiny při zpracování tvrdých tkání bez dostatečného chlazení;
- náhodné otevření pulpní komory během léčby středního nebo hlubokého kazu;
- tvorba hustých usazenin v buničině (petrifikace a denticles), které mohou dráždit nervové zakončení, stlačit krevní cévy a narušit mikrocirkulaci.
- výrazné patologické odření skloviny a dentinu.
Chemické faktory
Intoxikace měkkých tkání ve 100% případů je přímým důsledkem nedostatečných profesionálních činností zubaře..
Mezi časté lékařské chyby patří nedodržení expozice agresivního gelu pro zalévání tvrdé tkáně, neúplné proplachování látky, neoprávněné použití silných antiseptik během léčby karyózní dutiny nebo přímý toxický účinek složené náplně.
Biologické faktory:
- bakteriální infekce je možná s komplikací kazu (včetně sekundárního vývoje po trvalém naplnění);
- mikroorganismy v nejrůznějších situacích jsou schopny proniknout do dentinových tubulů (zejména při odstraňování ortopedického dojmu pod vysokým tlakem);
- patogenní penetrace mikroflóry je možná prostřednictvím apikálního otevření na pozadí osteomyelitidy čelisti nebo během chirurgického zákroku - kytování patologických dento-gumových kapes během periodontitis.
Patogeneze

S ostrý pulpitis komora je uzavřena a proces v počáteční fázi je zaměřen. Zpočátku postupuje jako serózní zánět, ale brzy je hnisavý výtok. Syndrom intenzivní bolesti v důsledku akumulace významného množství exsudátu v nepřítomnosti odtoku.
Chronický proces považováno za výsledek akutního zánětu. Nejčastěji se s nimi musí zabývat stomatologové vláknitá forma, hypertrofii pojivové tkáně.
S gangrenózní pulpitida v průběhu instrumentálních studií je v kanálu detekována tmavá nekrotická tkáň (hnusná hmota). Typickým příznakem je dech.
Symptomy pulpitidy
Klasické příznaky akutní fokální a difúzní pulpitidy jsou:
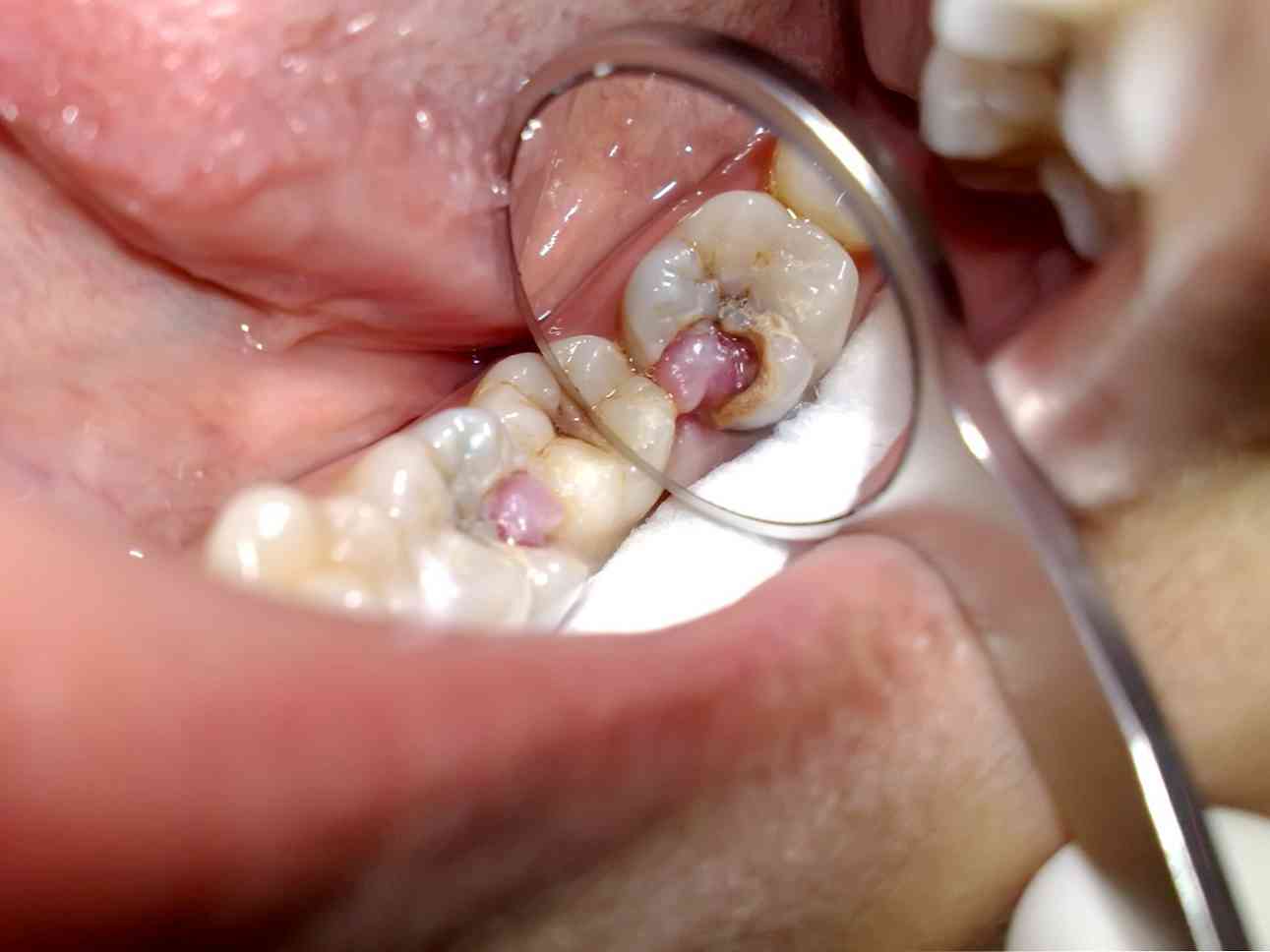 bolesti s vysokou intenzitou, které mají tendenci se šířit po větvích trigeminálního nervu - lícních kostí, krku, chrámů (pacient nemůže vždy poukazovat na kauzální zub);
bolesti s vysokou intenzitou, které mají tendenci se šířit po větvích trigeminálního nervu - lícních kostí, krku, chrámů (pacient nemůže vždy poukazovat na kauzální zub);- syndrom periodické bolesti, která má schopnost růst v noci;
- nemocný zub je extrémně náchylný k nachlazení a bolest nezmizí ani po odstranění tepelného podnětu;
- otoky a hyperemie měkkých tkání v projekci zánětu;
- horizontální a vertikální náraz (klepání na nástroj s nástrojem) - negativní nebo slabě pozitivní.
Chronická fibrózní pulpitida je obvykle asymptomatická.. V hypertrofické podobě zubní lékař zjistí zarudlý polyp v dutině. Když je silně stisknuto, začne bolet a krvácí a po zbytek času to neobtěžuje.
V akutní hnisavé formě se vyskytují následující příznaky:
- výrazná bolest;
- vysoká kautická citlivost zubu na horké (za studena může zastavit bolest).
Pokud hnisavý výpust pronikne dásní přes apikální otvor, je možný fistulózní průchod. Když dojde k patologickému výboji, pacient pocítí dočasnou úlevu..
Pulpitis léčba
 Předpokládá se, že serózní pulpitida by měla být konzervativně léčena, pokud je pacient starší než 30 let a nemá vážná somatická onemocnění.. Důležitou podmínkou pro úspěch biologického způsobu terapie je vysoká odolnost proti zubnímu kazu, díky čemuž je možná rychlá tvorba sekundárního dentinu. Během léčby pacienta aplikuji obvazy namočené v roztoku antibiotik a léků s vysokým obsahem vápníku. Alternativní metodou je odstranění koronální části buničiny při zachování kořene, ale nyní je to takzvaný. "vitální amputace" je zřídka používána (většinou u dětí).
Předpokládá se, že serózní pulpitida by měla být konzervativně léčena, pokud je pacient starší než 30 let a nemá vážná somatická onemocnění.. Důležitou podmínkou pro úspěch biologického způsobu terapie je vysoká odolnost proti zubnímu kazu, díky čemuž je možná rychlá tvorba sekundárního dentinu. Během léčby pacienta aplikuji obvazy namočené v roztoku antibiotik a léků s vysokým obsahem vápníku. Alternativní metodou je odstranění koronální části buničiny při zachování kořene, ale nyní je to takzvaný. "vitální amputace" je zřídka používána (většinou u dětí).
Hlavním způsobem léčby patologie je mechanické odstranění celého neurovaskulárního svazku, následované instrumentální a lékovou léčbou kanálu. Po těchto postupech je uzavřená dutina uzavřena..
Extirpaci lze provést jednou nebo dvěma návštěvami. V prvním případě je pacientovi provedena vodivá (v případě nutnosti i infiltrační) anestézie, po níž je buničina úplně odstraněna, kanál je zpracován a do něj je vložen plnící materiál. Utěsnění cementu vyžaduje radiologickou kontrolu. - Je důležité, aby byla celulózová komora zcela uzavřena, ale ani minimální množství materiálu nespadá za apikální otvor (aby se zabránilo dalšímu periapickému zánětu a vzniku cyst). Vynikající moderní alternativou bylo použití guttaperchových čepů (jsou předem vybrané pro průměr).
Při dvou návštěvách se léčení nyní provádí méně a méně (většinou - pokud máte podezření na začátek vývoje parodontitidy).
Devitalizační pasta se aplikuje na přístrojově otevřenou část buničiny (jednorodinný zub - po dobu jednoho dne, pro zub s více kořeny) po dobu dvou dnů. Když znovu navštívíte, plavidla, která zemřely v důsledku působení agresivní chemické látky, jsou bezbolestně odstraněna a poté je kanál zpracován a uzavřen..
Dávejte pozorRelativně nedávno byly k devitalizaci použity těstoviny s arzenem, ale kvůli vysoké pravděpodobnosti paradentózy arzenu byly opuštěny. V současné době se používá prostředek sestávající z paraformaldehydu a anestetika. I když z nějakého důvodu tato pasta není odstraněna během týdne, nebude to mít žádnou škodu. Devitalizační složky jsou uzavřeny dočasnými výplněmi z vodního dentinu..
Odtržený zub často stmívá a je v otvoru poměrně slabý. Proto musí být vyztuženy kovovým slitinovým kolíkem nebo potaženým korunkou..
Pravděpodobná komplikace pulpitidy
Hlavní komplikací včasné vyléčené pulpitidy se stává periodontitida, která často vede ke ztrátě zubní jednotky. Nedostatečná profesionální činnost zubaře vede k podobným důsledkům..

Je důležité si uvědomit, že "mrtvý" zub nemůže být zcela sterilizován. Existuje tedy možnost, že se dříve nebo později objeví kolonie mikroorganismů rezistentních (rezistentních) na antibiotika..
Plisov Vladimír, zubař, lékařský referent


 bolesti s vysokou intenzitou, které mají tendenci se šířit po větvích trigeminálního nervu - lícních kostí, krku, chrámů (pacient nemůže vždy poukazovat na kauzální zub);
bolesti s vysokou intenzitou, které mají tendenci se šířit po větvích trigeminálního nervu - lícních kostí, krku, chrámů (pacient nemůže vždy poukazovat na kauzální zub);