
 Potravinová dystrofie je vyčerpání těla kvůli příjemu nedostatečných živin, jinými slovy - nemoci podvýživy. Ve skutečnosti je to podmínka, kdy tělo utrácí více zdrojů na práci (růst, vývoj, fyzická a duševní činnost) než u potravin..
Potravinová dystrofie je vyčerpání těla kvůli příjemu nedostatečných živin, jinými slovy - nemoci podvýživy. Ve skutečnosti je to podmínka, kdy tělo utrácí více zdrojů na práci (růst, vývoj, fyzická a duševní činnost) než u potravin..
Termín navrhli terapeuti, kteří pracovali v Leningradu během blokády v letech 1941-1942.
Příčiny nutriční dystrofie
Hlavní příčiny, které mohou vést k alimentární dystrofii, jsou:
- prodloužené hladování;
- nedostatečná výživa, která neposkytuje potřebné množství kalorií a živin, a proto nejsou výdaje na energii těla pokryty.
Důvody těchto faktorů mohou být obrovské.
Dlouhá hladovění se může projevit v důsledku následujících okolností:
- sociální nedostatek - osoba nemá žádné materiální prostředky k nákupu potravin nebo je v podmínkách, které neumožňují normálně jíst - ve vojenské nebo přírodní katastrofě, při nuceném zadržení, ztraceném v přírodě a podobně;
- onemocnění gastrointestinálního traktu, ve kterém je narušeno plnohodnotné jídlo - nejdříve se jedná o určité nemoci jícnu (spálení, vrozené kontrakce, cizí tělo, nádory), patologické stavy s těžkou nevolností a zvracením a podobně;
 zásadní neúspěch zdravé osoby jíst potravu živočišného původu (vegetariánství), která je plná alimentární dystrofie v případě, že nebylo možné vytvořit kompenzační doplnění rezerv živin (především proteinů) v důsledku rostlinných potravin;
zásadní neúspěch zdravé osoby jíst potravu živočišného původu (vegetariánství), která je plná alimentární dystrofie v případě, že nebylo možné vytvořit kompenzační doplnění rezerv živin (především proteinů) v důsledku rostlinných potravin;- vědomé odmítnutí zdravého člověka jíst jídlo ve prospěch standardů krásy;
- duševní onemocnění, při které může člověk odmítnout jíst bez jakéhokoliv vysvětlení - schizofrenie, deprese, strach z jídla (fóbie).
Obsessivní strach (fobie) jedení jedné nebo jiné potraviny je samostatná skupina důvodů pro dlouhodobé hladování, které mohou vést k nutriční dystrofii. Existuje řada potravinových fóbií. Mezi nejčastější patří:
- amylofobie - strach z konzumace sacharidů;
- karnefobie - strach z jídla masa a drobů;
- cybophobia - strach z jídla jakéhokoli druhu jídla.
Potravinové fóbie, které vedou k výživové dystrofii (stejně jako obecné fóbie), nejsou dosud plně pochopeny, mohou se objevit náhle v osobě. In většina případů předchází:
- silný současný stres (smrt milovaného);
- ne příliš výrazný, ale stálý stres (nespokojenost se životním stavem, obtížné pracovní prostředí);
- těžké zkušenosti v dětství, kdy bylo dítě nuceno vzít toto nebo ono jídlo;
- obsedantní stereotypy společnosti - například spojené s tvrzením, že jsou sladkosti - 100% škod bez výjimek.
V případě konzumace potravy, která neposkytuje potřebný počet kalorií a živin, nedojde k rozvinutí alimentární dystrofie tak rychle, jako během půstu, ale její následky nejsou méně závažné.
Přispívající faktory
Zvýraznilo se několik faktorů, které přímo nevedou k nutriční dystrofii, ale pokud jsou přítomny výše uvedené faktory, přispívají k jejímu rozvoji.. Především je to:
 studený - zejména dlouhodobý pobyt v přírodních podmínkách s mírnou teplotou okolí;
studený - zejména dlouhodobý pobyt v přírodních podmínkách s mírnou teplotou okolí;- neustálé velké fyzické námahy;
- emoční přetížení. Záleží, i když není příliš výrazné, ale dlouhotrvající (chronické) emoční vyčerpání (vyhoření). Dávejte pozor
Emocionální přetížení může být spojeno nejen s negativními, ale také často pozitivními emocemi, které přetěžují centra mozku, a to zase vede k selhání nervové regulace trávicích procesů v těle.
- dlouhodobé chronické nemoci (nejen z orgánů gastrointestinálního traktu, ale i dalších orgánů a systémů);
- těžká chirurgie;
- těhotenství s těžkými komplikacemi.
Vývoj
Patogeneze (vývoj) alimentární dystrofie je poměrně komplikovaná. Předtím, obrazně mluvit, vzdát se, tělo v podmínkách zhoršené nebo nedostatečné výživy po dlouhou dobu se snažilo udržet na správné úrovni zásobování energií jejich fyziologickými procesy. Mechanismy takové "sebepomoci" - "multi-pass", při jejich realizaci, tělo může být přestavěn více než jednou.
Při nedostatečném příjmu živin se reakce těla nejprve skládá v spotřebě rezerv:
- tuk (zejména podkožní tuková tkáň a břišní tuková tkáň);
- glykogen - polysacharid tvořený zbytky glukózy (jeho hlavní strategické rezervy jsou v játrech a svalech).
Nejprve jsou rezervy bílkovin, které jsou hlavní rezervou těla v těle, neporušené a spotřebovávají až 30-50% tuků a glykogenu pro doplnění energetického odpadu.. Vzhledem k tomu, že bílkoviny při rozdělení na aminokyseliny nevyzařují takové množství energie, které se uvolňuje během rozpadu tuků a sacharidů, přičemž energetický účel jsou vynaloženy ve větším množství než tuky a sacharidy. Kvůli ztrátám peptidů (proteinů) se rozvíjí atrofie všech struktur těla - primárně trpí:
- svalový systém;
- vnitřní orgány;
- endokrinní žlázy.
A bílkovina se vynakládá nejen na svalové pole, ale také na svalová vlákna, která jsou součástí:
- žaludek;
- střeva;
- srdce;
- cévní stěna
a tak dále.
Dříve nebo později dochází k energetickému okrádání orgánů a tkání, které přestanou plně vykonávat funkce, které jim byly pověřeny.. Struktury, u kterých je důležité celé množství bílkovin, jsou obzvláště ovlivněny:
- motorové svaly (stejně horní a dolní končetiny, hrudní a břišní dutiny);
- srdce;
- endokrinní systém;
- vegetativní nervový systém;
- centrální nervový systém.
Funkční selhání téměř všech orgánů a systémů se postupně rozvíjí, v pozdějších stádiích výživové dystrofie vede k závažnějším změnám - selhání více orgánů.
Symptomy výživové dystrofie
Klinické projevy alimentární dystrofie jsou velmi rozmanité, protože všechny orgány a tkáně jsou postiženy organismy.
V případě nedostatečné výživy se pacienti stěžují na tyto příznaky:
- neustále mučivý hlad;
- významné zvýšení chuti k jídlu ("chuť na vlk"). Při prodlouženém procesu je možný jeho paradoxní pokles (vzhledem k tomu, že kvůli nedostatku živin je narušena regulační práce centra mozku, která je odpovědná za pocit hladu a nasycení živinami);
- smála;
 chilliness i při vysokých okolních teplotách;
chilliness i při vysokých okolních teplotách;- bolesti v svalových polích. Nejprve se objevují ve svalech dolních končetin a zpět, pak se připojí nepříjemné pocity v jiných svalových skupinách.
- téměř současně dochází k oslabení sluchu, zraku a pachu;
- pálení nebo brnění v jazyku;
- pocit těžkosti v horní části břicha;
- plynatost (nadýmání);
- porušení pohybů střev. Nejprve pacienti trpí zácpou, která je způsobena sníženým střevním tónem. Další zácpa je nahrazena průjmem;
- časté močení. V pozdějších stadiích je pozorováno zvýšení množství vyloučeného moči, převaha nočního močení přes den, někdy s inkontinencí;
- pokles sexuální aktivity s vážným vývojem patologie - ztráta zájmu o opačný pohlaví. U žen se rozvíjí frigidita, u mužů klesá sexuální potence;
- snížená plodnost (schopnost reprodukovat potomstvo). U žen se zastavuje menstruace, dochází k časné menopauze, u mužů klesá plodnost;
- rostoucí slabost;
- parestézie (porucha citlivosti kůže) ve formě necitlivosti, mravenčení a "chladu".
Významné stížnosti signalizující, že centrální nervový systém trpí. Pacienti zaznamenávají příznaky, jako jsou:
 zhoršování intelektuální činnosti;
zhoršování intelektuální činnosti;- snížení výkonu;
- příliš rychlá únava;
- denní ospalost a nespavost v noci;
- zapomnětlivost;
- závratě;
- ztráta zájmu o věci, které předtím přitahovaly pozornost a vzbuzovaly zájem - jinými slovy, byly životně důležitým východiskem pro záliby (shromažďování, hudba, cestování atd.);
- možné křeče.
Také u těchto pacientů trpí psychika.:
- nervozita, podrážděnost a agresivní typ chování jsou charakteristické pro počáteční fázi nutriční dystrofie;
- s vývojem patologie, letargie a lhostejnosti k tomu, co se děje;
- akutní psychóza s halucinacemi.
Klinický průběh patologie může být:
- akutní - častěji u mladých lidí;
- chronické.
Komplikace
Mezi typické komplikace alimentární dystrofie patří:
- tuberkulóza je nejčastější komplikací;
- zhroucení - prudké zhoršení kardiovaskulární aktivity;
- coma. Kóma, která se vyvine v důsledku alimentární dystrofie, je charakterizována snížením frekvence a hloubky dýchání, stejně jako poklesem pulzní frekvence. Často existuje specifický typ dýchání - takzvaný typ dýchání typu Biota (normální dýchací pohyby se střídají s dýchacími přestávkami trvajícími až půl minuty) a Cheyne-Stokes (pacient dýchne a vzácně dýchá, pak se dech zrychluje a prohlubuje, po 5 - 7 dechách / a povrchní, pak přijde respirační pauza - a tak dále s opakováním);
- dyzentéria;
- pneumonie;
- pustulární nemoci.
Fyzikální vyšetření
Údaje o fyzikálním vyšetření (vyšetření, palpace tkání, poslech jednotlivých orgánů) s alimentární dystrofií jsou charakterizovány vysoce informativním. Objektivní změny jsou vyvíjeny prakticky všemi orgány a systémy..
Obecně důležité změny jsou:
- progresivní ztráta hmotnosti - až 50%. Následující vzorec je pozorován: i po zahájení léčby pacient na chvíli ztrácí váhu;
- snížení tělesné teploty na 35-36 stupňů Celsia.
Při vyšetřování pacientů s výživovou dystrofií se objevují následující příznaky:
- jazyk připomíná lakovaný povrch díky vyhlazeným paprskům (atrophied);
- bledá kůže (s těžkou alimentární dystrofií - zemitá) s nažloutlým nádechem, popraskaná, vrásčitá, peeling hojně. Často dochází ke zvýšení pigmentace, což signalizuje endokrinní posuny;
- svaly jsou atrofické, neschopné "udržet" svou normální podobu, takže se zdá, že se téměř skrývají;
- s vývojem patologie se zdá, že oči klesají, kolem očí se pozorují tmavé kruhy (důsledek zvýšené pigmentace);
- v pozdějších stadiích může mnoho pacientů vyvinout viditelný edém (v důsledku štěpení bílkoviny).
Palpace (palpace) zaznamenává následující:
- suchá kůže (jako pergamen), její turgor (elasticita) je snížena;
- v pozdějších fázích není vůbec určován svalový tonus, často jsou svaly prosté, někdy dokonce připomínající amorfní masu. S pokračujícím vývojem patologie začíná svalová atrofie, jsou doslova ztenčená, tvoří polovinu obvyklého svalového objemu pro osobu nebo dokonce méně.
Auskultace (poslech s pomocí phonendoskopu) může odhalit inhibici aktivity vnitřních orgánů - zejména:
- srdce (tóny jsou tlumené nebo hluché);
- plic (oslabení dýchání);
- malé a velké tlusté střevo (peristaltika je oslabená, v pozdních fázích se pozorně slyší peristaltické zvuky).
Z dalších příznaků jsou pozorovány změny:
- impuls;
- krevní tlak.
V počátečním stádiu je pozorována bradykardie (pulz je vzácnější než normální - méně než 60 úderů za minutu), s vývojem alimentární dystrofie je pozorována tachykardie. Zaznamenává se následující specifická funkce: i ten nejmenší fyzický stres (například elementární pohyb ruky nebo nohy) může způsobit zvýšení pulzní rychlosti..
Arteriální a venózní tlak je snížen..
Podle závažnosti kurzu existují tři stupně alimentární dystrofie:
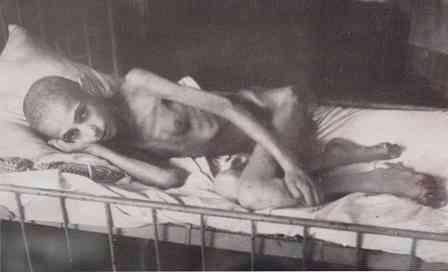 snadné - zhoršení výživy je vyslovováno, ale celkový stav zůstává normální, není pozorována svalová atrofie;
snadné - zhoršení výživy je vyslovováno, ale celkový stav zůstává normální, není pozorována svalová atrofie;- mírně těžké - celkový stav se prudce zhoršuje, objevují se výše popsané symptomy všech orgánů a systémů;
- těžké - může být pacient v doslovném smyslu popsán jako "kůže a kosti", protože podkožní tukové tkáně téměř úplně zmizí, je pozorován extrémní stupeň svalové atrofie. Existuje úplná ztráta schopnosti pracovat a schopnost jednat (včetně schopnosti sloužit).
Podle klinických rysů se tyto formy výživné dystrofie vyznačují tím, že:
- bez toku - nazývá se také suchá nebo kachektická.
- edematous - více benigní průtok než to non-tekoucí forma.
Často se otok rozvíjí a zvyšuje časně a je kombinován s polyurií (zvýšené množství vyloučeného moči). Při prodloužené kachexii je edém perzistentní a špatně ovlivňován léky, zatímco tekutina se může akumulovat v dutinách (pleurální a břišní), tato forma alimentární dystrofie se nazývá ascitická.
Instrumentální a laboratorní diagnostické metody
Anamnéza, stížnosti a výsledky fyzikálního vyšetření stačí k diagnostice alimentární dystrofie. Údaje o metodách instrumentálního a laboratorního výzkumu doplňují obecný diagnostický obraz..
Instrumentální metody výzkumu odhalují anatomickou a fyziologickou inhibici všech orgánů a systémů.. Prakticky každá metoda široce používaná v diagnostice bude informativní - a to:
- fluoroskopie hrudníku - pokud se objeví zhoršení exkurze (respiračních pohybů) plic;
- fibrogastroduodenoscopy a kolonoskopie - obě metody umožňují identifikovat hladkost sliznice žaludku a střev, oslabení motility;
- Ultrazvuk vnitřních orgánů - při určování dystrofických změn srdce, jater, pankreatu, méně často - ledvin;
- EKG - ukazuje oslabení elektrických potenciálů srdce, fixuje různé druhy arytmií
a tak dále.
Indikativní jsou data z laboratorních výzkumných metod.. Zejména v diagnostice alimentární dystrofie se tyto metody používají jako:
- kompletní krevní obraz - odhaluje anémii (snížení počtu červených krvinek a hemoglobinu), leukopenii (pokles počtu bílých krvinek), trombocytopenie (snížení počtu krevních destiček);
- biochemický krevní test - je stanoven prudký pokles množství sérových proteinů, stejně jako lipidových frakcí a cholesterolu;
- krevní test na cukr - nízká hladina glukózy v krvi;
- analýza žaludeční šťávy - demonstruje snížení sekrece žaludku.
Léčba nutriční dystrofie
S mírným stupněm, jako léčba, dostatečně zvýšená výživa v ambulantním prostředí.
Se středně závažnou a závažnou závažností pacienta by měla být hospitalizována v terapeutické nemocnici s dobře vyhřívanými odděleními..
Principy výživy v nutriční dystrofii:
 stravy by měly být bohaté na všechny druhy potravin, ale s převahou bílkovinných potravin - polévky, obiloviny, maso (ve velkém množství, ve formě půdy), ryby, mléčné výrobky, zelenina, ovoce, bobule, čokoláda (v omezeném množství);
stravy by měly být bohaté na všechny druhy potravin, ale s převahou bílkovinných potravin - polévky, obiloviny, maso (ve velkém množství, ve formě půdy), ryby, mléčné výrobky, zelenina, ovoce, bobule, čokoláda (v omezeném množství);- příjmu potravy - nejméně 6krát denně;
- s průjmem, dodržujte princip mechanické trávicí trakce - potraviny ve stravě by neměly být hrubé a ne pevné;
- denní příjem kalorií by měl být od 3500 do 4000 kcal;
- omezit užívání soli (až 5-10 gramů denně) a uhlohydrátů (chléb, kotoučů, koláčů, sladkostí, džemu, konzerv), místo toho provést intravenózní infuzi roztoku glukózy;
- jestliže existuje edematous forma, pak omezit příjem tekutiny - až 1200-1600 ml denně.
Další události:
- přísné odpočinkové lůžko s ohřátím těla s ohřívači;
- kyselina chlorovodíková je předepsána pro zlepšení trávení žaludku a jsou předepsány střevní enzymy. Pro tentýž účel využijte stolní víno 30-50 ml 1-3 krát denně těsně před jídlem;
- Je důležité jmenovat vitamín C a vitaminy skupiny B - perorální (ústy) a injekce;
- v případě dystrofie mírné a závažné závažnosti se provádějí krevní transfúze a její složky - v prvním případě se transfuzuje celá krev, v druhém se řídí plazma, stejně jako infuzní přípravky nahrazující krve.
V případě těžké alimentární dystrofie používejte:
- potraviny prostřednictvím nasogastrické (nasogastrické) trubice;
- sulfanilamidu nebo antibiotik.
Pokud je kóma, pak jako pomoc při mimořádných událostech provádí takové činnosti, jako jsou:
- celkové oteplování (pacient je lemován teplými ohřívači);
- zavedení roztoku glukózy v malých dávkách (40 ml) každých 3 hodin intravenózně po kapkách (opakování, dokud pacient nevyjde z komatu);
- zavedení intravenózního bolusu chloridu vápenatého (zvláště s křečemi);
- uvnitř nasogastrické trubice - horké víno (nejlépe červená), horký sladký čaj nebo káva;
- s mělkým dýcháním - léky, které stimulují dýchací centrum, hormonální látky (adrenalin).
Prevence
Jediným opatřením k prevenci alimentární dystrofie je dobrá výživa s použitím produktů, které zajišťují normální příjem dostatečného množství bílkovin (primárně), tuků a uhlohydrátů.
Pokud je člověk tenký a existují předpoklady pro vznik nutriční dystrofie, vedle stanovení výživy se doporučuje:
- usnadněný pracovní režim;
- zvýšení doby odpočinku a spánku;
- dozor od okresního terapeuta.
Pokud člověk spadne do špatných výživových podmínek, které nejsou závislé na něm (válka, přírodní katastrofa) a je plné špatné výživy, měly by být všechny síly nasměrovány na konzumaci normálních množství bílkovin - pro tento účel vstříknou krmnou dávku do stravy:
- kasein;
- sójové produkty;
- želatina;
- kvasnice.
Předpověď
Prognóza alimentární dystrofie je složitá. Patologie může skončit:
- obnovení;
- přechod k relapsující (opakující se) nebo prodloužené formě;
- smrtí.
Předpověď závisí na:
- stupeň vyčerpání;
- příležitosti ke zlepšení výkonu.
Prognóza je nepříznivá s těžkým onemocněním. - člověk pomalu mizí, tento proces se zrychlí, když se spojí infekční léze. Kritické změny v těle vedoucí k smrti mohou nastat:
- pomalu;
- zrychlený (když se spojí další patologie);
- najednou (dochází k okamžitému zástavě srdce bez jakýchkoliv příznaků, které ji předvídají).
Pokud se objeví komplikace, onemocnění trvá dlouhou formu, kterou je obtížné léčit, prognóza se zhoršuje. Pokud je terapie úspěšná, je třeba mít na paměti, že zdánlivé využití nemusí odpovídat biologickému.
Prognóza je příznivější pro:
- muži;
- mladí lidé;
- pacienti s astenickým typem těla.
Kovtonyuk Oksana Vladimirovna, lékařský komentátor, chirurg, konzultant lékař


 zásadní neúspěch zdravé osoby jíst potravu živočišného původu (vegetariánství), která je plná alimentární dystrofie v případě, že nebylo možné vytvořit kompenzační doplnění rezerv živin (především proteinů) v důsledku rostlinných potravin;
zásadní neúspěch zdravé osoby jíst potravu živočišného původu (vegetariánství), která je plná alimentární dystrofie v případě, že nebylo možné vytvořit kompenzační doplnění rezerv živin (především proteinů) v důsledku rostlinných potravin; studený - zejména dlouhodobý pobyt v přírodních podmínkách s mírnou teplotou okolí;
studený - zejména dlouhodobý pobyt v přírodních podmínkách s mírnou teplotou okolí; chilliness i při vysokých okolních teplotách;
chilliness i při vysokých okolních teplotách; zhoršování intelektuální činnosti;
zhoršování intelektuální činnosti; snadné - zhoršení výživy je vyslovováno, ale celkový stav zůstává normální, není pozorována svalová atrofie;
snadné - zhoršení výživy je vyslovováno, ale celkový stav zůstává normální, není pozorována svalová atrofie; stravy by měly být bohaté na všechny druhy potravin, ale s převahou bílkovinných potravin - polévky, obiloviny, maso (ve velkém množství, ve formě půdy), ryby, mléčné výrobky, zelenina, ovoce, bobule, čokoláda (v omezeném množství);
stravy by měly být bohaté na všechny druhy potravin, ale s převahou bílkovinných potravin - polévky, obiloviny, maso (ve velkém množství, ve formě půdy), ryby, mléčné výrobky, zelenina, ovoce, bobule, čokoláda (v omezeném množství);