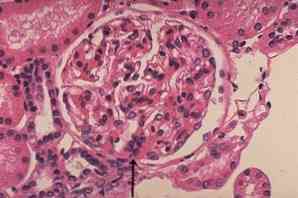
 Imunoglobulin Nefropatie (IgA) - je charakterizována převažující akumulací imunoglobulinu A v mesangiu ledvinových glomerulů. Jedná se o jednu z nejčastěji diagnostikovaných forem glomerulonefritidy ve světové nefrologické praxi. Patologie byla poprvé popsána v roce 1968 Berger a Hinglais a je také známá jako Bergerova choroba..
Imunoglobulin Nefropatie (IgA) - je charakterizována převažující akumulací imunoglobulinu A v mesangiu ledvinových glomerulů. Jedná se o jednu z nejčastěji diagnostikovaných forem glomerulonefritidy ve světové nefrologické praxi. Patologie byla poprvé popsána v roce 1968 Berger a Hinglais a je také známá jako Bergerova choroba..
U IgA nefritidy je přítomno celé spektrum glomerulárních lézí, ale v téměř všech morfologických studiích je pozorována mezangiální proliferace s významným ukládáním IgA..
Příčiny a mechanismy nemoci
Aspekty etiologie a patogeneze onemocnění Berger zůstává diskutabilní, možných etiologických faktorů zahrnují infekční virus, dietní a endogenních látek. Existují práce ukazující vliv genetických faktorů na vývoj A (IgA) - nefropatie: předpokládá se, že určité role patří autosomální dominantní mutace a chromozomu 6q22-23 spojení s HLA BW35 a HLA-DR-4 antigenu. Inhibitory angiotenzin konvertujícího enzymu gen defekt je považován za jeden z aspektů progrese maligního onemocnění Berge.
Selhání glykosylace a polymerace měnit strukturu IgA molekul, které spouští kaskádu patologických účinků a umožní interakci s proteiny matrix specifickými receptory s kompliment systémové komponenty. Výsledkem je nadměrné ukládání IgA v mesangiu se změnou morfologie a vznikem imunologické reakce..
Prevalence nefropatie-IgA se celosvětově mění. Změny charakteristické onemocnění Berger, nalezený v 40% biopsií s glomerulární patologie v Asii, ve srovnání s 20% v Evropě a 10% v Severní Americe. Vysoká míra prevalence je pozorována v Singapuru, Japonsku, Austrálii, Hongkongu, ve Finsku a jižní Evropě, zatímco nejnižší míra prevalence byla zaznamenána ve Velké Británii, Kanadě a ve Spojených státech.
Odborníci se domnívají, že prevalence Berger onemocnění vyšším jako diagnóza je potvrzena morfologicky a bioptického procesu není všichni lidé se změnami v moči a typickými příznaky. Skotský vědci studie zjistila, že IgA nefropatie, 2 krát častější u pacientů žijících v nejvíce socio-ekonomicky znevýhodněných oblastech.
IgA nefropatie se vyskytuje v jakémkoli věku, ale u dětí do 10 let se vyskytuje jen zřídka.. Věkové rozmezí pacientů v době diagnózy v 80% případů se pohybuje od 16 do 35 let.
Bergerova choroba obvykle benigní povahy, ale konečné stádium onemocnění ledvin se vyvíjí v 15-20% případů během 10 let a 25-30% po dobu 20 let od stanovení diagnózy.
Mezi provokující faktory patří:
- infekcí,
- očkování;
- UV záření.
Známky a příznaky Bergerovy nemoci
Symptomy se liší: od nepřítomnosti jakýchkoli klinických projevů k rychle progresivní glomerulonefritidě. Někdy je patologie náhodně detekována při hodnocení moči s asymptomatickou mikrohematurií..
Hematuria v Bergerově chorobě je jedním z hlavních příznaků, krev v moči může být viděna pouhým okem nebo diagnostikována sedimentální mikroskopií. Protein v moči během většiny IgA -nefropatii přítomné v malém množství (méně než 1 g / den), ale v 5% pacientů, vytvořených klasické nefrotický syndrom, přičemž v tomto případě mnohonásobně vyšší proteinurie.
IgA - nefropatie s těžkou proteinurií je častější u dětí.
Je důležitéMnožství bílkovin ztracených v moči za den závisí na prognóze onemocnění..
Zvýšený krevní tlak u Bergerova choroby je dalším významným prognostickým faktorem, který indikuje progresi glomerulonefritidy. Často komplikace připojí akutní renální selhání, které se mohou objevit v jakékoliv fázi na pozadí glomerulární ledviny poškození stroje nebo v důsledku ucpání kanálků erytrocytů.
Dávejte pozorChronické selhání ledvin - výsledek Bergerovy choroby u pacientů s vysokým rizikem progrese.
Možnosti pro tok fokální glomerulonefritidy
Existuje několik možností pro průběh nemoci Berger.
Pro klasická verze s rekurentní hrubou hematurií jsou charakteristické následující příznaky:
- mladý věk;
- akutní nástup choroby;
- vzhled krve v moči na pozadí infekce (obvykle horní nebo dolní dýchací cesty) po 2-3 dnech nebo současně;
- změny ve vlastnostech moči: barva masných vývarů, žádné krevní sraženiny, mikroskopicky modifikované červené krvinky, válce, proteinurie;
- bolest v projekci ledvin;
- pravidelné zvyšování krevního tlaku.
- mezi epizodami hrubé hematurie / mikro hematurií není žádná změna moči.
Tato varianta Bergerovy nemoci se vyskytuje v 30-50% případů, poškozená renální funkce je obvykle reverzibilní.
S asymptomatické varianty Celkový obrázek vypadá takto:
- věk nad 40 let;
- nepravidelná mikrohematurie, proteinurie a / nebo arteriální hypertenze.
Vyskytuje se u 30-40% pacientů.
Nechte atypické formy klinika je podobná ostatním variantám poškození glomerulárního aparátu ledvin.
Jaké jsou onemocnění diferenciální diagnostikou Bergerovy nemoci?
Zpočátku vyloučit sekundární povahu nefropatie. Chcete-li to provést, proveďte nejkomplexnější klinický a laboratorní výzkum..
Pečlivou sbírkou historie a porovnáním údajů s výsledky diagnostiky u sekundární IgA nefropatie lze určit příčinu, z čehož více než 40 nosologií.
Dávejte pozorKlinický obraz je srovnatelný jak v idiopatické (primární) formě Bergerovy choroby, tak v sekundární.
Zkouška se také provádí za účelem vyloučení řady urologických patologií, u nichž jsou změny v klinických a laboratorních parametrech podobné těm, které se vyskytují u Bergerovy choroby:
- nefrourolitiáza;
- abnormální vývoj urogenitálního systému;
- nefroptóza;
- nádorových onemocnění.
Uvedená patologie nejen simuluje obraz IgA nefropatie, ale může být také kombinována s ní..
Kritéria pro určení prognózy
Specialisté používají speciálně vyvinutá kritéria založená na posouzení klinických, laboratorních, genetických a morfologických příznaků, na nich závisí taktika léčby.
Kritéria pro nepříznivou prognózu Bergerovy nemoci:
- snížení rychlosti glomerulární filtrace nebo vysoké hladiny kreatininu;
- zvýšený krevní tlak;
- perzistentní proteinurie více než 1 g / den;
- věk nad 40 let;
- metabolická patologie: obezita, hyperlipidémie, zvýšené hladiny kyseliny močové v krvi (dnavá nefropatie);
- dokázané genetické faktory.
U mužů je onemocnění závažnější, proto je sex považován za nepříznivý faktor..
Morfologické příznaky Bergerovy nemoci, stanovené pomocí světelné optické mikroskopie, zahrnují:
- tubulární atrofie;
- glomerulární skleróza;
- intersticiální fibróza;
- hroty s kapslí a pololem;
- zesílení stěn.
Standard v diagnostice - provedení imunofluorescenční mikroskopie, která ukazuje depozici IgA v kapilárních smyčkách.
Rizikové skupiny
| Nízké riziko | neexistuje proteinurie nebo je méně než 0,5 g / den | krevní tlak je normální | rychlost glomerulární filtrace normální |
| Mírné riziko | proteinurie je vyšší než 0,5 g / den | a / nebo zvýšení krevního tlaku | uloženou rychlostí glomerulární filtrace a / nebo mírným poklesem, ale ne více než 50 ml / min / 1,73 m2 |
| Vysoké riziko | proteinurie více než 3 g / den | K čertu | a / nebo GFR menší než 30 ml / min / 1,73 m2; pacientů s rychle progresivní glomerulonefritidou |
Indikace pro léčbu
Podle stávajících "kritérií pro léčbu IgA nefropatie" sdružení nefrologů Ruska je taktika řízení pacienta s primární Bergerovou chorobou následující:
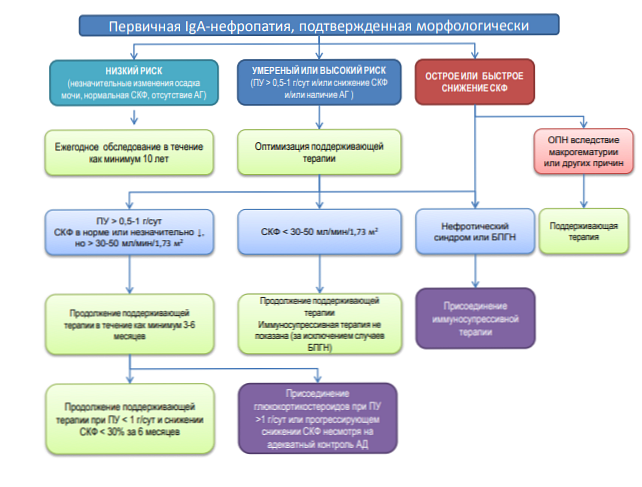
V sekundární formě IgA nefritidy je pozornost věnována také léčbě základního onemocnění..
V případě, že ztráty bílkovin není větší než 0,5 g / d, zachovalé glomerulární filtrace (dále jen - GFR) u pacienta, normální krevní tlak, a všech příznaků izolované hematurie - ukazován držet dynamické pozorování: OAM KLA denní tonometrie a vyhodnocování funkce ledvin.
Nephroprotective Therapy
Proteinurie více než 0,5 g / den - jmenování nefroprotektivní terapie.
Když proteinurie větší než 0,5 g / d, nebo v případě, že je periodická ztráta bílkoviny v moči vyšší než 1,0 g / d v a inhibitory konstantní odběr ACE / ARB, s normálním krevním tlakem se zachovanou glomerulární filtrace nad 50 ml / min / 1,73 m2 - ukázala imunosupresivní léčbu steroidy.
Je důležitéÚčinky léčby IgA nefropatie u pacienta by měly překonat nežádoucí vedlejší účinky. Všichni pacienti by měli dostávat podpůrnou léčbu inhibitory ACE nebo ARB s proteinurií v rozmezí 0,5-1,0 g / den.
Pokud je ztráta bílkovin vyšší, je možné užívat léky ve vyšších dávkách..
Kontrola proteinurie je přiměřená, jelikož existuje lineární vztah mezi stupněm proteinurie a poklesem rychlosti glomerulární filtrace.
Kortikosteroidy
Použití imunosupresivní terapie by měla být založena na rychlosti ztráty funkční schopnosti ledvin, přítomnost průvodní onemocnění a onemocnění Berge typické morfologické znaky dat biopsie.
Dávejte pozorDnes jsou kortikosteroidy léky s nejpřesvědčivějšími důkazy; jsou však přednostně předepsány po dobu delší než 6 měsíců.
U indikací pro 6měsíční monoterapii s kortikosteroidy zvažte následující sadu aspektů:
- perzistentní proteinurie více než 1 g / den;
- žádný účinek na stupeň proteinurie z ACE inhibitorů a ARB;
- přijatelný krevní tlak;
- GFR nad 50 ml / min / 1,73.
Je důležité, aby se dosáhlo požadovaných hodnot krevního tlaku: když proteinurie menší než 1 g / den, tuto hodnotu 130/80 mm Hg, při ztrátě proteinu větší než 1 g / den - 125 \ 75 mm Hg.
Cyklosfosfamid by měl být vyhrazen pro rychlou progresivní IgA-glomerulonefritidu. Většina nefrologa souhlasí s tím, že není nutné používat imunosuprese při GFR menší než 30 ml / min / 1,73 m2, zatímco jiné mohou nabídnout další prahovou hodnotu. Čím je GFR nižší, tím vyšší je riziko nežádoucích účinků a tím je méně pravděpodobné získání imunosupresiv.
Rybí olej
 Stanovení rybího tuku v dávce 12 g / den má protichůdné výsledky, ale často se používá u pacientů se sníženou funkcí ledvin. Nedostatek esenciálních mastných kyselin se vyskytuje u IgA nefritidy a rybí olej je bohatý na omega-3 polynenasycené mastné kyseliny s dlouhým řetězcem. Přispívají k vývoji prostaglandinů a leukotrienů, snižují agregaci krevních destiček.
Stanovení rybího tuku v dávce 12 g / den má protichůdné výsledky, ale často se používá u pacientů se sníženou funkcí ledvin. Nedostatek esenciálních mastných kyselin se vyskytuje u IgA nefritidy a rybí olej je bohatý na omega-3 polynenasycené mastné kyseliny s dlouhým řetězcem. Přispívají k vývoji prostaglandinů a leukotrienů, snižují agregaci krevních destiček.
V současné době studie nepotvrzují použití rybího oleje jako monoterapie..
Calcitriol
Studie vlivu kalcitriolu na vylučování bílkovin v moči u pacientů s nefropatií IgA ukázala, že přidání kalcitriolu k inhibitoru systému renin-angiotenzin vede k bezpečnému snížení proteinurie.
Transplantace
Transplantace ledvin je účinná u pacientů s nefropatií IgA, CRF se však po transplantaci ledvin často opakuje (20-60%). Vyšší míra recidivy u transplantátů živých dárců naznačuje genetickou náchylnost k tomuto onemocnění..
Mishina Victoria, urolog, lékařský referent

