
 Hypothalamický syndrom je komplex symptomů, který se vyznačuje rychlým průběhem a kombinací autonomních, endokrinních, trofických a metabolických poruch. Tento stav je způsoben patologií hypotalamu..
Hypothalamický syndrom je komplex symptomů, který se vyznačuje rychlým průběhem a kombinací autonomních, endokrinních, trofických a metabolických poruch. Tento stav je způsoben patologií hypotalamu..
Většina pacientů, kteří mají tuto patologii, jsou identifikováni - jsou ve věku reprodukce od 30 do 40 let. Ženy spadnou mnohem častěji než muži. Hypotalamový syndrom je často zjištěn u adolescentů v pubertálním období (12-15 let). Diagnóza je obtížná, protože příznaky mohou být maskovány jako jiné poruchy..
Klasifikace
V rámci moderní endokrinologie byla vyvinuta rozšířená klasifikace komplexu symptomů..
Hypothalamický syndrom je rozdělen na primární, sekundární a smíšený původ.. Primární forma se vyvíjí na pozadí TBI a expozice infekčním agens a sekundární forma se nejčastěji stává důsledkem obezity..
V souladu s převahou některých příznaků existují následující odrůdy syndromu:
- neuromuskulární;
- poruchy termoregulace;
- hypotalamická epilepsie;
- neurotrofní;
- vegeto-vaskulární;
- metabolických a neuroendokrinních poruch;
- psevdonevrastenicheskuyu (psychopatologické);
- impulsní porucha a motivace.
V klinické praxi jsou zvlášť zvažovány možnosti syndromu s převahou patologie neurocirkulace, hyperkortisolismus (nadbytek hormonů kůry nadledvin) nebo ústavní obezity.
Podle závažnosti se odlišují mírné, středně závažné a závažné formy patologie..
Vývojová klasifikace hypothalamického syndromu zahrnuje 4 formy:
- Stabilní.
- Pokrok.
- Stlačování.
- Opakované.
Důvody
Upozornění: hypotalamus je malá oblast v diencefalonu, která je zodpovědná za homeostázu, termoregulaci, metabolismus, nutriční a sexuální chování, stejně jako stav cév. Při porážce hypotalamických struktur je narušena regulace fyziologických reakcí těla a rozvíjí se vegetační krize..
Mezi možné příčiny hypotalamického syndromu patří:
- chronická intoxikace postihující centrální nervový systém;
- zranění spojená se změnami hypotalamických struktur;
 benigní a maligní nádory, které se přitlačí na hypotalamus;
benigní a maligní nádory, které se přitlačí na hypotalamus;- duševní únava;
- psycho-emoční stres;
- hormonální změny během těhotenství;
- vaskulární patologie;
- mrtvice;
- neuroinfekce (virové nebo bakteriální);
- osteochondróza cervikální oblasti (se sníženým přívodem krve do mozku);
- chronické somatické patologie s vegetativní složkou;
- individuální (vrozená) nedostatečnost hypotalamické oblasti.
Neurointoxikace může být důsledkem pracovních rizik (práce s toxickými látkami) nebo škodlivými návyky (drogová závislost nebo chronický alkoholismus).
Přítomnost vegetativní složky je charakteristická pro takové chronické patologie, jako je peptický vřed, hypertenze, bronchiální astma a ústavní obezita.
Infekční onemocnění, která mohou negativně ovlivnit aktivitu hypotalamu, zahrnují malárii, revmatismus a běžnou chřipku ve vývoji komplikací..
Symptomy hypothalamického syndromu
Mezi projevy patologie patří:
 časté bolesti hlavy;
časté bolesti hlavy;- obecná slabost a únava;
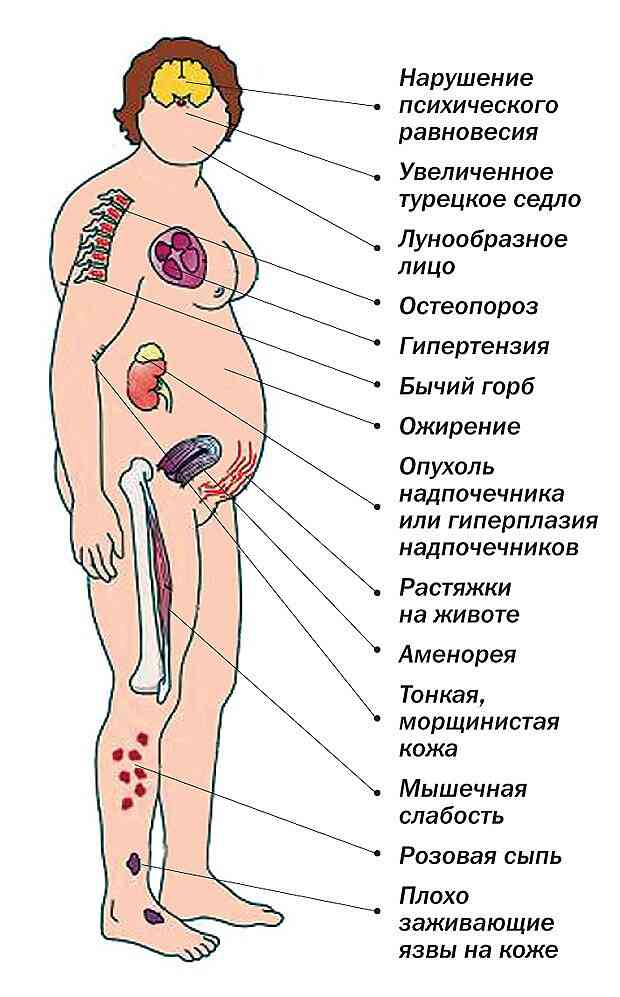
- zvýšení (méně často - snížení) tělesné hmotnosti;
- zvýšená chuť k jídlu;
- stálou žízeň;
- nálady nálad;
- nezměněná úzkost;
- záchvaty paniky;
- duševní vyčerpání;
- třesoucí se prsty a oční víčka;
- pocit nedostatku vzduchu;
- zvýšený krevní tlak (arteriální hypertenze);
- šití bolesti v hrudi (kardiálgia);
- palpitace srdce;
- střevní poruchy (zácpa nebo průjem);
- dysmenorea;
- změna sexuální touhy (nahoru nebo dolů);
- výrazná meteorologická závislost;
- vysoká citlivost na měnící se klimatické zóny;
- nespavost v noci a denní spavost;
- zvýšená náchylnost k alergiím.
Je důležité: v adolescentní pubertě je komplex symptomů schopen urychlit nebo zpomalit sexuální vývoj.
Symptomový komplex je často komplikován dystrofickými změnami v srdečním svalu, amenoreou, děložním krvácením, gynekomasií a hirsutismem. Možná vznik inzulínové rezistence.
Ve většině případů jsou pozorovány paroxysmální projevy syndromu..
 Pacienti rozvíjejí vazoinzulární krize, vyznačující se pocením tepla, propláchnutí, udušení, pocení, závratě a všeobecné slabosti. Mnoho pacientů si stěžuje na nepohodlí v epigastrické oblasti. Močení je obvykle rychlejší a diuréza se zvyšuje. Reakce přecitlivělosti ve formě kožních vyrážek a angioedému nejsou vyloučeny. Objektivně zjištěná bradykardie (srdeční frekvence klesá na 45-50 úderů za minutu). Krevní tlak klesá na 80/50 mm. Hg st.
Pacienti rozvíjejí vazoinzulární krize, vyznačující se pocením tepla, propláchnutí, udušení, pocení, závratě a všeobecné slabosti. Mnoho pacientů si stěžuje na nepohodlí v epigastrické oblasti. Močení je obvykle rychlejší a diuréza se zvyšuje. Reakce přecitlivělosti ve formě kožních vyrážek a angioedému nejsou vyloučeny. Objektivně zjištěná bradykardie (srdeční frekvence klesá na 45-50 úderů za minutu). Krevní tlak klesá na 80/50 mm. Hg st.
Sympatické nadledvinové krize se vyvíjejí na pozadí psycho-emocionálního nadměrného zatížení, změn počasí, bolesti nebo menstruace. Paroxysmy se v noci cítí častěji. Pacient se objeví třes, necitlivost, chlad, končetiny a pocit zimnice. Rychlost pulsu se zvyšuje na 100-130 úderů za minutu. A čísla krevního tlaku vzrostou na 180/110. Hypertermie je často zaznamenána (teplota těla dosahuje 39 ° C). Pacient má pocit úzkosti a strach ze smrti..
Upozornění: před nástupem krizí soucitu a nadledvin jsou zaznamenány tzv. "prekurzory" - obecná letargie, cefalgie, nemotivované změny nálady a bodnutí bolesti v srdci.
Trvání paroxyzmálního záchvatu je 15 minut. až 3-4 hodin. Po jeho ukončení pacient trpí dlouhou slabostí a strachem z nové krize..
 Paroxysmy mohou být smíšené, to znamená, že pacient má známky sympatické adrenální a vazoinzulární krize.
Paroxysmy mohou být smíšené, to znamená, že pacient má známky sympatické adrenální a vazoinzulární krize.
Pokud termoregulace trpí na pozadí hypothalamického syndromu, má pacient dlouhou dobu nízkou horečku a pravidelně se zvyšuje na hodnoty 39-40 ° C. Tento jev se nazývá hypertermická krize; je často u dětí a dospívajících diagnostikována na pozadí psycho-emočního stresu. Pro poruchy v termoregulačním systému je charakteristický nárůst teploty v ranních hodinách a jeho pokles večer. Odborníci tento příznak spojují s fyzickým a psychickým stresem; často se rozvíjí během období aktivní studie ve škole a probíhá v klidu.
Upozornění: jedním z příznaků porušení termoregulace na pozadí hypothalamického syndromu je nesnášenlivost nedostatečně komfortních (nízkých) teplot a chilliness.
Manifestace pohonných a motivačních poruch:
- změna sexuální touhy;
- vzhled širokého spektra fobií;
- hypersomnie (konstantní ospalost);
- poruchy chování;
- emoční labilita;
- podrážděnost;
- hněv a agrese;
- slzotvornost;
- depresivní.
U poruch neuroendokrinní a metabolické povahy může trpět téměř jakýkoli metabolický proces..
Možné projevy zahrnují:
- anorexie (odmítnutí jídla);
- bulimie (hlad vlka);
- velká žízeň;
- polyuria se sníženou hustotou moči;
- dyspeptické poruchy;
- patologické změny štítné žlázy;
- akromegalie;
- diabetes insipidus;
- syndrom hyperkortizolu;
- časná menopauza.
Gastrointestinální vředy, degenerativní změny kůže, svalů a kostní tkáně mohou být komplikacemi neuroendokrinních a metabolických projevů hypothalamového syndromu..
Diagnostika
Identifikace a léčba hypothalamického syndromu je úkolem endokrinologů, neurologů a gynekologů. Diagnostika je komplikována polymorfismem projevů patologie.
Mezi hlavní kritéria pro ověření diagnózy patří:
- EEG;
- termometrie (axilární z obou stran a rektální);
- analýza křivky cukru (vzorek se provádí na prázdném žaludku as náplní a ukazatele se měří každých půl hodiny);
- třídenní test Zimnického na poměr objemu spotřebované tekutiny a diurézy.
Je důležité: Elektroencefalografické a magnetické rezonanční zobrazování mozku a rozsáhlý laboratorní výzkum pacientova hormonálního pozadí se provádějí pro diagnostiku. EEG může detekovat patologické změny v hlubokých strukturách mozku. Pomocí MRI může být stanoven intrakraniální tlak a mohou být detekovány neoplasmy a účinky TBI a hladovění tkání u kyslíku..
Podle svědectví se lékaři uchýlí k ultrazvukovému vyšetření orgánů endokrinního systému - nadledviny a štítné žlázy.
V průběhu diagnostiky hypotalamického syndromu jsou jistě prováděny laboratorní testy následujících hormonů
 tyreotropní (produkované hypofýzou);
tyreotropní (produkované hypofýzou);- tyroxin (syntetizovaný štítnou žlázou);
- folikuly stimulující;
- prolaktin;
- testosteron;
- luteinizační;
- estradiol;
- kortizol;
- adrenotropní.
Denní moč měří také 17-ketosteroidy..
Léčba a prognóza hypothalamického syndromu
Obvykle se provádí symptomatická terapie a předepisuje se inhibiční nebo naopak stimulující hormonální terapie. Jeho hlavním cílem je korekce porušení hypotalamických struktur..
Za prvé, možná příčina porušení. Poranění a nádory jsou předmětem vhodného léčení a chronické ložiska infekce - sanace. Při detekci toxických lézí se provádí aktivní detoxikační terapie, což naznačuje intravenózní zavedení specifických antidot, fyziologických roztoků a glukózy..
Pro prevenci paroxysmů sympatiko-adrenálů jsou ukázány alkaloidy belladony, fenobarbital, pyroxan, tofisopam, sulpirid a činidla a 3 skupiny antidepresiv (zejména amitriptylin).
Boj proti neuroendokrinním poruchám zahrnuje vymezení terapeutické stravy a léků, které regulují výměnu neurotransmiterů (vyžaduje dlouhodobou léčbu fenytoinem nebo bromokriptinem). Souběžně, substituce, stimulace nebo inhibice hormonální terapie.
Syndrom posttraumatické geneze vyžaduje cerebrospinální punkci a použití opatření k dehydrataci těla.
Metabolické poruchy jsou indikací terapie dietou a vitamíny, stejně jako jmenování anorexantních léků..
Efektivní prostředky k stimulaci toku mozku:
 Glycin;
Glycin;- Vinpocetin;
- Piracetam;
- Vitamíny B;
- hydrolyzát prasečího mozku;
- vápníkové přípravky.
Mezi jiné metody patří fyzioterapie, různé fyzioterapie a reflexologie..
Velký význam má normalizace hmotnosti a balneoterapie. Pacientům se doporučuje, aby přísně dodržovali optimální plán práce a odpočinku..
Je důležité: prevence krizí je omezena na minimalizaci psycho-traumatických faktorů a preventivního příjmu sedativ, antidepresiv a trankvilizátorů.
Prognóza závisí na závažnosti poškození mozku. V mnoha případech je možné dosáhnout úplného klinického zotavení. Při nepříznivém výsledku postupuje patologie a endokrinní sterilita, polycystická onemocnění vaječníků, obezita a přetrvávající hypertenze.. Při úspěšné koncepci nejsou později vyloučeny porodnické a perinatální komplikace..
Tento syndrom je často doprovázen závažnými neuroendokrinními poruchami, které vedou ke snížení nebo postižení při vzniku postižení skupiny III nebo II.
Vladimír Plisov, lékařský referent


 benigní a maligní nádory, které se přitlačí na hypotalamus;
benigní a maligní nádory, které se přitlačí na hypotalamus; časté bolesti hlavy;
časté bolesti hlavy; tyreotropní (produkované hypofýzou);
tyreotropní (produkované hypofýzou); Glycin;
Glycin;