

Epidurální anestezie je jedním z nejoblíbenějších typů anestézie, která uvolňuje jen omezený prostor. Taková anestezie se provádí v různých částech míchy - volba závisí na tom, která oblast těla má být provedena chirurgická intervence..
Jak funguje epidurální anestézie
 Injekční anestetikum (lék, který má anestetický účinek) vstupuje do subarachnoidu přes epidurální prostor. Tam blokuje nervové impulsy, které procházejí páteřními kořeny. Přesně tak dochází ke ztrátě citlivosti a svalové relaxace a je přítomná pouze v té části těla, kde byly impulzy specificky blokovány. Například při operaci císařského řezu se epidurální anestezie provádí v bederní páteři..
Injekční anestetikum (lék, který má anestetický účinek) vstupuje do subarachnoidu přes epidurální prostor. Tam blokuje nervové impulsy, které procházejí páteřními kořeny. Přesně tak dochází ke ztrátě citlivosti a svalové relaxace a je přítomná pouze v té části těla, kde byly impulzy specificky blokovány. Například při operaci císařského řezu se epidurální anestezie provádí v bederní páteři..
Tento typ anestezie může být proveden dvěma způsoby:
- dlouhá anestezie - přes katétr se pravidelně injektují malé dávky anestetik, používají se k pooperační analgezi nebo při těžkém / složitém přirozeném porodu;
- jednorázová injekce anestetika - v takových případech není použit katétr, je injektována velká dávka léku, tento typ epidurální anestézie se používá pro císařský řez.
Jak epidurální anestezie
Než začnete provádět tento typ anestezie k provádění plánovaných operací, je pacient speciálně připraven:
- vysvětlit princip účinku epidurální anestézie, možné důsledky;
- po dobu 10-12 hodin by pacient neměl jíst jídlo a po dobu 2 hodin - vodu;
- zjistila přítomnost / nepřítomnost alergické reakce na drogy;
- měřená teplota pacienta, puls a krevní tlak;
- vyšetří se pacientova krev - obecná analýza, koagulogram, krevní skupina a Rh faktor.
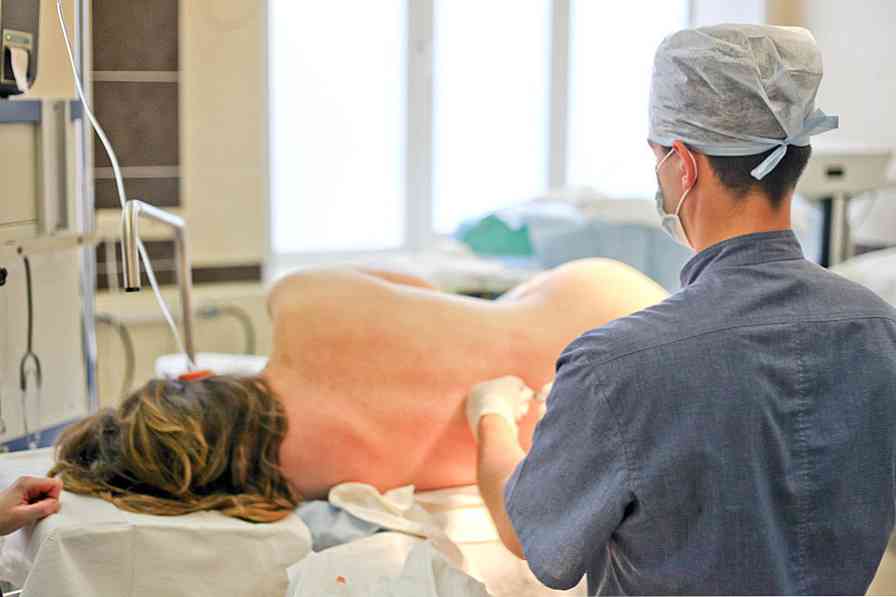
Pouze po takovém přípravném procesu je možné provést přímo epidurální anestezii.. Etapy postupu:
- do periferní žíly je zaveden katétr punkcí, pacient je připojen k infuznímu systému;
- dát kyslíkovou masku, manžetu na měření krevního tlaku;
- Připravuje se potřebný přístroj: anestetikum (nejčastěji používaný je lidokain), alkoholové tampóny, fyziologický roztok, jehlu pro punkci se speciálním vodítkem, lepicí páska, injekční stříkačka a katétr;
- dáme pacienta - měl sedět nebo ležet na jeho boku, měl by být co nejvíce nakloněn;
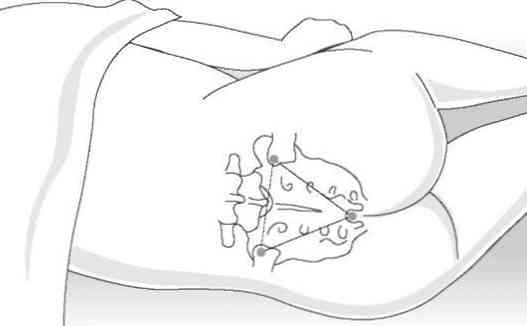
- přesné umístění epidurální anestézie je určeno;
- dezinfekce alkoholem;
- punkce epidurální dutiny a zavádění léku.
Upozornění: Mezi povinnosti anesteziologa patří nejen zavedení anestetika do epidurální dutiny, ale také další sledování stavu pacienta - kontrola tlaku, pulsu, respirace.
Epidurální anestezie během porodu

Nejčastěji uváděný typ anestezie se používá v gynekologicko-porodnické praxi.. Indikace pro epidurální anestezii jsou:
- Císařský řez. Může být plánováno ze zdravotních důvodů (vícečetné těhotenství nebo existující císařský řez v historii) a mimořádné události (předčasné narození, náhlé zhoršení ženy a / nebo plodu).
- Těhotenství s komplikací chronické hypoxie - dítě nemá dostatek kyslíku v děloze.
- Anamnéza somatických onemocnění u žen, které se vyskytují v chronické formě - například diabetes, astma, srdeční onemocnění a krevní cévy.
- Generická aktivita se vyskytuje v atypickém režimu.
- Když žena porodí, prah bolesti je příliš vysoký..
- Změna srdečního tepu náhlého plodu, ke kterému došlo během procesu.
- Abnormální fetální pozice.

Pokud je epidurální anestezie kontraindikována
Zvažovaný typ anestezie je považován za poměrně závažný postup, proto existují pro to kategorické kontraindikace. Navíc "pracují" na epidurální anestezii, prováděnou nejen v gynekologii, ale i ve všech dalších chirurgických zákrocích.
Kontraindikace k typu anestezie jsou:
- Na operačním sále chybí potřebný inventář. To platí například pro zařízení pro ventilaci plic, které může být nezbytné, pokud se během operace objeví komplikace.
- Nízký krevní tlak u pacienta. Konkrétně je podávání anestetika v epidurální dutině kontraindikováno u pacienta s tlakem 100/60 mm Hg. Art. a níže. To je způsobeno skutečností, že při zvažovaném typu anestézie se tlak přirozeně snižuje.
- Diagnóza infekčních onemocnění. Nezáleží na tom, jakou formu užívají - v chronické nebo akutní léčbě je zapotřebí nejprve..
- Patologické změny v krevních testech - například nízký počet krevních destiček, poruchy krvácení, vysoký počet bílých krvinek.
- Páteřní patologie, nebo anomálie jeho vývoje. Jedná se o přítomnost herniovaného intervertebrálního prostoru nebo například osteochondrózy, zhoršené silnou bolestí.
- Jakákoli zánětlivá a / nebo hnisavá onemocnění pokožky v místě, kde by měl propíchnout epidurální prostor.
- Diagnóza srdečních arytmií.
Výhody a nevýhody epidurální anestézie pro císařský řez
Stejně jako u všech lékařských postupů má tento typ anestezie výhody i nevýhody. Vzhledem k tomu, že nejčastěji se používá epidurální anestézie pro císařský řez, budeme zvažovat výhody a nevýhody této konkrétní možnosti..

Výhody:
- práce kardiovaskulárního systému zůstává relativně stabilní, zatímco při anestezii je činnost blokována;
- vstřikovaný anestetik nevstupuje do krevního oběhu, takže není žádný toxický účinek na plod;
- endotracheální trubice není vložena (to je nezbytné pro dodávku celkové anestezie), což znamená, že nedochází k podráždění dýchacích cest;
- epidurální anestezie může být v zásadě prováděna s úplným žaludkem (to je důležité pro nouzové operace s císařským řezem);
- nevyvolává vývoj hypoxie (nedostatek kyslíku) u matky a plodu;
- možnost dlouhodobé anestezie - nejprve je podáváno anestetikum během přirozeného porodu, pak (pokud je to naprosto nezbytné) se přidá anestézie a provede se císařský řez.
Upozornění: jak lékaři, tak i ženy v pracovním poměru považují za jednu z nejdůležitějších výhod epidurální anestézie během císařského řezu, že mají příležitost slyšet první výkřik novorozence - žena je vědomá.
Samozřejmě existují nevýhody tohoto typu anestézie a pacienti by o nich měli být vědomi.. Nevýhody zahrnují:
- chyba anesteziologa při výpočtu dávky anestetika - to má toxický účinek na mozek, který se projevuje v křečích, snížení krevního tlaku na kritické parametry, respirační deprese;
- nesprávné zavedení velkého množství anestetika do subarachnoidní dutiny vede k zástavě srdce a dýchání;
- aby epidurální anestezie nepředstavovala pro pacienta žádné nebezpečí, musí být prováděna vysoce kvalifikovaným anesteziologem;
- mezi zavedením anestetika a začátkem operace by se mělo provádět v průměru 10-20 minut;
- V některých případech dochází k neúplné anestezii - to způsobuje nepohodlí jak pro pacienta, tak pro chirurga..
Mnoho pacientů je přesvědčeno, že epidurální anestezie vede k různým poruchám neurologické povahy, včetně paralýzy dolních končetin. Je třeba jasně pochopit, že při aplikaci daného typu anestézie dochází k neurologickým abnormalitám pouze v případě poranění nervového kořene. A to se může stát jen tehdy, pokud neexistují žádné zkušenosti s anesteziologem - lze se domnívat, že nikdy nepodá mladou praktikantku nebo nedávnou absolventku lékařské univerzity, aby provedla epidurální anestezii..
Možné účinky epidurální anestezie a komplikací
Každý pacient by si měl být vědom toho, jaké následky a komplikace jsou možné po aplikaci epidurální anestézie.. Odborníci si povšimli následující:
- Pocit necitlivosti, brnění a tíže v dolních končetinách je normou, když se anestetikum vstříkne do epidurálního prostoru. Jakmile skončí účinek anestetika, nepohodlí a nepohodlí zmizí..
- Jedna z normálních reakcí je zvažována a nedobrovolný třes v dolních končetinách. Po chvíli projde a nepřináší žádné důsledky..
- V místě vpichu se může objevit zánětlivý proces. To znamená, že byla porušena pravidla sterility. Tento problém je zpravidla řešen aplikací mastí s antibakteriálním účinkem, které se liší v místním použití..
- Může se vyvinout alergická reakce na injekční lék s analgetickým účinkem. V tomto případě je lékař povinen přerušit zavedení anestetik a zajistit požití antihistaminiky pacienta (například Suprastin nebo Dexamethason).
- Na pozadí poklesu krevního tlaku (k tomu dochází při aplikaci anestetika do epidurální dutiny), může nastat zvracení a zvracení. S takovými stížnostmi musí lékař provést symptomatickou léčbu podáváním antiemetických / stabilizačních léků - nepohodlí zmizí.
- U ženy v porodu při anestezii tohoto typu může krevní tlak dramaticky klesnout. Stav ženy musí být stabilizován, takže lékař musí mít připravenou kardiotoniku a / nebo infuzní roztok (například Mezaton nebo epinefrin).
- Po epidurální anestezii může pacient pocítit bolesti hlavy. Tento syndrom zmizí zpravidla po 24 hodinách, ale pouze v případě, že pacient zůstane po celou dobu v horizontální poloze. V případě vysoké intenzity bolesti hlavy může lékař předepisovat podávání léků s analgetickým účinkem - např. Analgin.
- V případě nesprávného zavedení anestetika do cévy se může vyvinout akutní intoxikace organismu. Tento stav je vážný, vyžaduje dlouhou léčbu, takže anesteziolog musí být jistý, že jehla leží v epidurálním prostoru - to je prováděno sledováním pomocí aspirace..
- Pravidelně vznikající bolesti zad v místě punkce - kvůli traumatu míšního kořene.
Špinální / epidurální / epidurální / kaudální anestézie - jaké jsou rozdíly
Peridurální a epidurální anestézie jsou dva termíny, které označují stejnou anestetickou proceduru. Ale spinální (někdy označovaná jako spinální) anestezie je zavedení léku s účinkem anestezie v subarachnoidním prostoru. Indikace pro takovou anestezii jsou stejné jako pro císařský řez, operaci panvových orgánů, urologické a gynekologické operace, chirurgická léčba některých onemocnění perineu a dolních končetin.

Docela často lékaři kombinují dva typy anestezie, kombinují epidurální a míchovou. Výsledkem je:
- schopnost vyrovnat nevýhody anestézie;
- zvýšení účinků léků proti bolesti;
- snížení počtu injekčních léků proti bolesti.
Obvykle se tyto kombinace používají při operacích na střevě, kloubech a během císařského řezu.
Kaudální anestezie
Tímto typem anestezie se anestetikum vstříkne do sakrálního kanálu - na tomto místě doktor může vložit jehlu do konce epidurálního prostoru. Mimochodem, ve světové lékařské praxi byla první epidurální anestezie provedena právě vložením jehly do sakrálního kanálu..
Indikace pro kaudální anestezii jsou:
 operační intervence v porodnictví;
operační intervence v porodnictví;- chirurgická léčba onemocnění perinea, konečníku a konečníku;
- operace na orgánech, které se nacházejí pod pupkem;
- pediatrická ordinace - dětem je vždy podávána kaudální anestézie;
- gynekologická plastická chirurgie;
- akutní ischias.
Kaudální anestezie má zřetelné výhody:
- je výhodné, aby chirurg pracoval v proktologickém směru;
- Anestézie se také provádí na ambulantním základě (léčba nevyžaduje umístění pacienta v nemocnici);
- snížení krevního tlaku se zavedením anestetika je velmi vzácné.
Nevýhody kaudální anestézie:
- postup je poměrně komplikovaný;
- riziko infekce v místě punkce se významně zvyšuje;
- pokud je nutné zajistit dlouhodobou anestezii, a proto je injektováno velké množství léčiva, může být pacient otráven;
- operace na břišních orgánech nelze provést;
- časový interval mezi zavedením anestetika a nástupem účinku úlevy od bolesti je delší než u epidurální anestezie;
- existuje úplný blok análního svalového svěrače a v některých případech to narušuje chirurga.
Použití epidurální anestezie v chirurgické praxi
Tento typ anestezie se používá nejen v porodnictví a gynekologii, ale také v operacích v jiných oblastech medicíny.. Nejčastěji se epidurální anestezie používá pro:
- odstranění apendicitis - appendectomy;
- operace na konečníku a sigmoidní tlustém střevě;
- operace na močovém měchýři a prostatické žláze;
- odstranění dělohy;
- oprava kýly;
- operace žaludku, avšak v tomto případě se používá kombinace epidurální anestézie a anestezie;
- operace v oblasti mezi konečníkem a genitáliemi (perineum);
- operace na konečníku;
- urologické operace;
- chirurgická léčba cév (např. pro aneuryzma aorty);
- operace na kloubech, kostech a cévách dolních končetin (například protetika kyčelního kloubu).
Navíc se tento typ anestezie používá také jako anestetický postup - například pro fantomovou bolest po odstranění končetin, bolestivý syndrom u onkologických pacientů, bolesti zad po těžkém zranění..
Upozornění: během laparoskopie se tento typ anestezie používá extrémně vzácně, protože bude vyžadovat jmenování sedativ pacientovi a řešení problému hladovění pacienta s kyslíkem.
Přípravky pro epidurální anestezii
Mnoho pacientů se domnívá, že u anestézie, kterou zvažuje, lékaři používají pouze lidokain, ale ve skutečnosti je seznam léků, které lze použít pro epidurální anestezii, poměrně široký. Mezi tyto povolené prostředky patří:
 Trimecain. Necitlivost nastává 15 minut po injekci do epidurální dutiny, trvá nejdéle 60 minut. Nejčastěji se používá pro kombinovanou anestezii - epidurální + anestezie.
Trimecain. Necitlivost nastává 15 minut po injekci do epidurální dutiny, trvá nejdéle 60 minut. Nejčastěji se používá pro kombinovanou anestezii - epidurální + anestezie.- Mepivakain. Začíná rychle jednat, doba trvání účinku je 1,5 hodiny. Je zavedena pomocí jehly nebo katétru, ale není používána jako dlouhodobá anestezie u porodní ženy - může se dostat do krve plodu.
- Dikain. Aktivita začíná teprve po 20-30 minutách, ale trvání anestézie je 3 hodiny - tentokrát stačí na většinu operací. Je třeba pečlivě zvolit dávku, neboť i malý přebytek množství podaného léku může vést k intoxikaci těla..
- Chlorprokain. Jeho působení začíná po 15 minutách, trvání anestézie činí maximálně 60 minut. Nejčastěji se používá pro malé ambulantní operace..
- Prilokain. Akce je stejná jako akce Mepivacaine. Nepoužívá se v porodnictví, protože může vést k poklesu hladiny hemoglobinu jak u ženy v porodu, tak u dítěte.
- Ethidocaine. Toto anestetikum začne působit po 15 minutách a účinek úlevy od bolesti je udržován po dobu 6 hodin. Zvláště v porodnictví a gynekologii se ethidokain nepoužívá pro epidurální anestezii - uvolňuje svaly příliš mnoho.
- Bupivakain. Po 10-15 minutách může pacient cítit jeho účinek, délka anestezie - 5 hodin. Často se tento lék používá ke zlepšení stavu ženy v porodu, úlevě od bolesti při porodu, neboť neuvolňuje mnoho svalů a neinhibuje práci.
Upozornění: Novokauine je také na seznamu léků, které lze použít při epidurální anestézii. V tuto chvíli je však používán extrémně vzácně - lékaři dostali volbu účinnějších a bezpečnějších léků..
Pacienti, u kterých se očekává, že podstoupí operaci, musí vědět, že existuje řada léků, které znemožňují epidurální anestezii.. Patří sem:
- Tiklid;
- Warfarin (Coumadin);
- Plavix;
- Heparin (nefrakcionovaný);
- Rivaroxaban;
- Fraxiparin;
- Cybor;
- Enoxaparin;
- Arixtra;
- Dalteparin;
- Nadroparin.
V každém případě, pokud pacient čeká na chirurgický zákrok s epidurální anestezií, bere systémové léky, měl by informovat chirurga..
Epidurální anestezie je spíše závažný postup, který vyžaduje vysoce kvalifikovaný lékař. Jedná se o tuto anestezii, která umožňuje většinu chirurgických zákroků bez destruktivního účinku anestezie..
Tsygankova Yana Alexandrovna, lékařský komentátor, terapeut nejvyšší kvalifikační kategorie


 operační intervence v porodnictví;
operační intervence v porodnictví; Trimecain. Necitlivost nastává 15 minut po injekci do epidurální dutiny, trvá nejdéle 60 minut. Nejčastěji se používá pro kombinovanou anestezii - epidurální + anestezie.
Trimecain. Necitlivost nastává 15 minut po injekci do epidurální dutiny, trvá nejdéle 60 minut. Nejčastěji se používá pro kombinovanou anestezii - epidurální + anestezie.