

Neplodnost je diagnostikována u 13-14% párů reprodukčního věku a je definována jako neschopnost dítěte konstatovat do 12 měsíců od pravidelného sexuálního života bez použití antikoncepce..
Bylo zjištěno, že dokonce i u absolutně zdravého páru je pravděpodobnost těhotenství do tří měsíců 50%, během 6 měsíců 72% a do 12 měsíců 85% až 90%. Někteří odborníci se proto domnívají, že přiměřená doba pro zahájení těhotenství je 18 měsíců. Domnívají se také, že čekání na nezávislé řešení situace mohou být pouze mladé a mladé ženy bez jakýchkoli zvláštních zdravotních problémů v sobě a jejich partnerovi. Je třeba vzít v úvahu, že každý rok je stále méně a méně oocytů a jejich kvalita se zhoršuje..
Idiopatická neplodnost (bez zjištění důvodů) se vyskytuje v 10% případů.
Dávejte pozorPlodnost závisí na mnoha faktorech, ale jedním z nejdůležitějších je věk partnera..
Reprodukční technologie při léčbě neplodnosti
Dnes existují technologie asistované reprodukce (ART), které pomáhají řešit tento problém..
ART je řada způsobů, kterými se všechny nebo část fází koncepce a vývoje embryí vyskytují mimo tělo ženy.
Zpočátku byly podpůrné technologie použity u žen s patologickými změnami v potrubí, ale moderní reproduktologie úspěšně používá metody k boji s neplodností spojené s jinými faktory..
Ve světové praxi jsou rozlišeny následující typy technologií asistované reprodukce:
- náhradní;
- darování reprodukčních biomateriálů a embryí;
- intracytoplazmatická injekce spermií do vaječných buněk (ICSI);
- kryokonzervace;
- in vitro fertilizace s přenosem embrya.
- inseminace spermií partnera / dárce;
- předimplantační diagnostika;
- šrafování;
- (zastavení vývoje embryí) v případě vícečetného těhotenství.
Poslední 3 body nejsou zahrnuty do seznamu typů ART z řádu Ministerstva zdravotnictví Ruské federace č. 107n ze dne 30. srpna 12.
Světová zdravotnická organizace nezahrnuje inseminování v ART.
Stále více se problém vyřešil náhradní, darování ženských a mužských reprodukčních buněk, a někdy inteligentní rozhodnutí je "adopce "již připravených embryí.
Dávejte pozorV Ruské federaci existuje program, který dal IVF k dispozici pro CHI (Povinná zdravotní pojišťovna).
Podle svědectví může vykonávat předimplantační diagnostiky, co je důležité pro páry s genetickými patologiemi, je tato služba účtována odděleně.
Metody umělé inseminace neposkytují 100% záruku nástupu těhotenství a narození zdravého dítěte, statistiky jsou velmi variabilní. Někdy trvá několik pokusů IVF těhotenstvím, ale CDF umožňuje mnoha párům najít dítě v situacích, které byly dříve považovány za neschopné.
Umělá inseminace
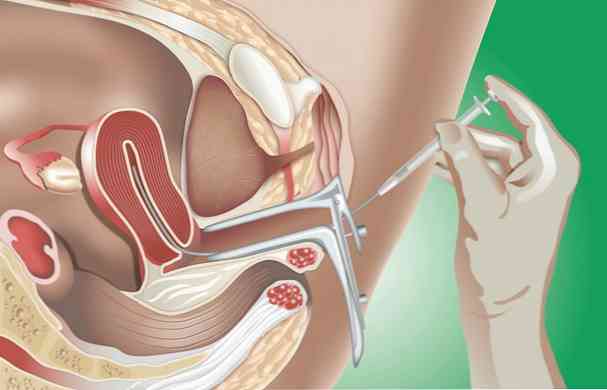
Intrauterinní / intravaginální inseminace (vložení spermatu od partnera nebo dárce do vaginy nebo dělohy, umělá inseminace) je následující:
 cervikální a imunologický faktor neplodnosti;
cervikální a imunologický faktor neplodnosti;- drobné změny spermatu (snížení počtu spermií, snížení jejich motorické aktivity);
- absence chybějícího těhotenství bez viditelných důvodů;
- neschopnost ejakulátu vstoupit do ženské pohlavní soustavy (hypospadie, vaginismus, retrogadnaya ejakulace, impotence);
- potřeba použití dříve uložených spermií pro indukci těhotenství (procházení partnerskou agresivní léčbou rakoviny, uchování spermatu před vasektomií).
Metoda není vhodná pro ženy s překážkami potrubí. Někdy používají hormonální stimulaci k získání lepších folikulů, což může vést k vícečetnému těhotenství..
Jak je umělá inseminace
V období uvolňování vajíčka v podmínkách zvláštní manipulace se připravované spermie partnera / dárce injektuje intravaginálně nebo přímo do děložní dutiny zvláštním katetrem.
Intrauterinní podání umožňuje vyhnout se příliš viskózní a neprůchodné cervikální sekreci a zachovat větší počet životaschopných spermií.
Dávejte pozorOplodnění se vyskytuje v těle ženy, umělé inseminace - technologie asistované reprodukce, která nesouvisí s IVF.
Metoda je považována za minimálně invazivní, počet komplikací je minimální, účinnost závisí na věku a absence závažných patologií a v průměru je 8 až 18%.
Načasování umělé inseminace se stanoví pomocí ultrazvuku a hladiny luteinizačního hormonu v krvi ženy.
Umělá inseminace spermií dárce prováděné s mužskou neplodností nebo po neúspěšných pokusech překonat neslučitelnost.
Účinnost se zvyšuje při provádění procedur a dosahuje 50%, doporučený maximální počet pokusů je 4.
Pokud po několika injekcích ejakulátu nenastalo požadované těhotenství, je možné použít jiné ART..
ECO
 IVF je obecný koncept, oplodnění in vitro se může objevit "přirozeným" způsobem (vejce se vyskytují se spermatem v reálném čase) nebo použitím cytoplazmatické injekce jediné spermie do vajíčka, kterou provádí odborník.
IVF je obecný koncept, oplodnění in vitro se může objevit "přirozeným" způsobem (vejce se vyskytují se spermatem v reálném čase) nebo použitím cytoplazmatické injekce jediné spermie do vajíčka, kterou provádí odborník.
Jaká metoda IVF je lepší, lékař rozhodne, že bere v úvahu výsledky úplného vyšetření páru.
Pomocí IVF je možné dosáhnout výsledků u všech forem neplodnosti, ale není vždy možné, aby dítě bylo biologicky domorodé jak pro otce, tak pro matku..
Druh IVF:
- DÁREK - přenos vajíčka a spermií do vajíček,
- LIFT - přenos již oplodněného vajíčka.
Tyto metody se používají méně často než přenos embryí po IVF programu.
Indikace pro oplodnění in vitro:
- faktor potrubí;
- idiopatická neplodnost;
- neplodnost způsobená endometriózou;
- imunologický faktor.
Umělé líhnutí (prasknutí pláště bílkovin oplodněného vajíčka) zvyšuje šanci na těhotenství.
Dárce vajec pro IVF
IVF s donorovým vejcem provádět v následujících situacích:
- ženský nedostatek vlastních plných zárodečných buněk v důsledku časného zániku funkce vaječníků;
- přírodní menopauza;
- chirurgické odstranění vaječníků - ovariektomie;
- genetické malformace;
- stav po chemoterapii;
- špatná odezva na hormonální stimulaci;
- kontraindikací pro jmenování léků stimulujících vaječníky;
- diagnostikované těžké dědičné nemoci přenášené na potomstvo;
- neúspěšné protokoly IVF v historii.
Biologicky pro ženu je dítě "cizí", ale u některých párů je tento způsob, jak se stát rodiči, zcela přijatelný..
Dávejte pozorKdo se může stát dárcem vajec, zvolit ženu, můžete použít biomateriál od anonymního dárce nebo použít pomoc přátel nebo příbuzných.
Pokud neexistují žádné závažné kontraindikace pro porod dítěte kvůli zdraví, může být těhotenství indukováno u dárce (nebo její vlastní, zmrazené dříve) vajíčka u ženy starší 50 let za předpokladu dostatečné hormonální podpory.
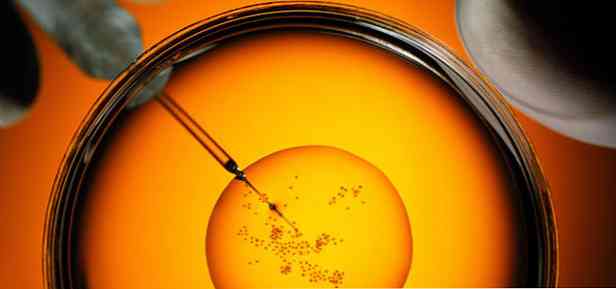
Intracytoplazmatická injekce spermií do vaječných buněk (ICSI): co to je
Intracelulární injekce spermií do vaječných buněk je nejúčinnější metodou IVF. Pro oplodnění samice reprodukční buňky s ICSI stačí pouze jedno plnohodnotné spermie.. Indikace pro postup jsou následující:
 kvantitativně a kvalitativně nevhodná pro oplodnění spermií in vivo a in vitro;
kvantitativně a kvalitativně nevhodná pro oplodnění spermií in vivo a in vitro;- neplodnost spojená s nemožností rozpouštění membrán vejce (častější u starších žen);
- imunologická neplodnost;
- selhání předchozích protokolů IVF.
ICSI se většinou provádí u všech typů patologie v spermogramu až po úplnou nepřítomnost spermií v ejakulátu. V tomto případě, pokud se zachová spermatogeneze, jsou chirurgicky získány zárodečné buňky mužského pohlaví..
Účinnost ICSI asi 50%.
Je důležitéJe nutné vzít v úvahu, že pravděpodobnost dítěte s patologií po ICSI je vyšší ve srovnání s IVF, protože při výběru při "off".
Pár musí nutně konzultovat s genetikem, a pokud jsou důkazy, projděte předimplantační genetická diagnostika.
Náhradní mateřství
Není-li proces sebepochopení, porodu a porodu možný, může se pár uchýlit ke službám náhradní matky. V Ruské federaci je tento postup povolen na legislativní úrovni.. Při použití biomateriálu rodičů bude dítě geneticky původem.
Je důležitéNáhradní matka nemůže být zároveň poskytovatelem vajec podle platných zákonů..
Uvádíme situace, kdy jinou ženu může nést dítě:
- opakované potraty;
- onemocnění, při kterých je kontraindikace přírodní těhotenství;
- neúspěšné pokusy IVF s vysoce kvalitními embryi;
- vrozené malformace;
- absence dělohy.
Koncepce dítěte probíhá pomocí fertilizace in vitro, předtím, než budoucí náhradní matka podstoupí hormonální stimulaci.
Ženy mají nárok na program po dokončení úplného přezkoumání a provedení příslušných dokumentů..
Kryokonzervace a vitrifikace
 Na začátku používání CDF pomalé zmrazení nebo kryokonzervace - byla jediná dostupná technologie pro zachování biomateriálu.
Na začátku používání CDF pomalé zmrazení nebo kryokonzervace - byla jediná dostupná technologie pro zachování biomateriálu.
Pro skladování spermií je pomalá kryoprezervace stále dobrým způsobem, vzhledem k jejich malé velikosti a nezměněným vlastnostem po rozmrazení..
Ovules a embrya jsou větší, jejich struktury během zmrazování a rozmrazování mohou být poškozeny a potom biomateriál není vhodný pro použití.
Poškození může ovlivnit kvalitu výsledných embryí, což nevyhnutelně povede k narušení implantace a selhání IVF.
Vitrifikace nebo rychlé zmrazení - které se v současnosti používají k ochraně neoplodněných vajíček a embryí.
Tato metoda zvýšila možnosti CDF, jelikož míra přežití vajíček při vitrifikaci je vyšší, stejně jako kvalita získaných embryí.
Samotný proces spočívá v zmrazení nebo kryoprezervaci biomateriálu ve vyšší míře, což brání tvorbě intracelulárního ledu, který do značné míry poškozuje vnitřní části buněk..
Během vitrifikace je koncentrace kryoprotektantu požadovaná pro dehydrataci buněk vyšší, což může být toxické. To je důvod, proč je přesná doba expozice rozhodující..
Za předpokladu, že buňky nejsou vystaveny kryoprotektantům delší dobu, než je nutné, vitrifikace má mnoho výhod.. Následující tabulka ukazuje srovnání výsledků a rozdílů mezi dvěma metodami kryoprezervace:
| Pomalu zmrazte | Vitrifikace | |
| Poškození za studena | jo | ne |
| Rychlost mrazu | 0,3 ° / min | 23 ° / min |
| Počet kryoprotektantů | malý | skvělé |
| Vitality | nízká | vysoká |
| Složitost postupu | jednoduché | komplikované |
Kryokonzervace spermií
Velikost spermií umožňuje použít pomalé zmrazení a kvalita mužských zárodečných buněk po rozmrazení je docela srovnatelná s původním.
Vzhledem k jednoduchosti samotného postupu a jeho nízké ceně je stále používána klasická kryoprezervace pro spermie..
Vitrifikace vajec
K provádění vitrifikace je nutné vyměnit kapalinu obsaženou ve vaječné buňce za speciální kryoprotektor, jejíž hlavní úlohou je chránit vnitřní struktury před poškozením při nízkých teplotách..
Při přechodu z teplotního rozmezí 37 ° C až -196 ° C prochází materiál různými kryoprezervačními prostředky s vysokým obsahem kryoprotektantu.
Poté se vejce skladují ve speciálních nádržích s tekutým dusíkem až do rozmrazení a následného hnojení v budoucích cyklech IVF.
Odmrazování (rozmrazování) je opačný proces, který zahrnuje přechod od teploty -196 ° C do 37 ° C, umístění vajec v různých prostředích, což pomáhá zbavit se kryokonzervativního.
Je důležitéVitrifikace oocytů se používá k ochraně vlastních zárodečných buněk u žen před chemoterapií a radiací. Metoda je také vhodná pro ty zástupce krásné poloviny, kteří odkládají těhotenství a jsou oprávněně obáváni možných mutací, ke kterým dochází při jejich stáří..
Díky vitrifikační metodě mají konzervované vejce téměř stejnou kvalitu jako před vitrifikací..
Metoda vám také umožňuje optimalizovat proces darování, protože je možné použít biomasu od jednoho dárce pro několik příjemců.
Optimální věk k vitrifikaci vašich vajec je až 35 let.
Vitrifikace embrya a darování
Kvůli ultra-rychlému zmrazení nedochází k poškození embryí, proto po rozmrazení rostou a normálně se rozdělují..
Kryokonzervace pomáhá dvojicím udržet nevyužité embrya pro následné IVF cykly bez hormonální stimulace ženy.
Vitrifikace je nezbytným postupem pro dárcovství embryí. Existují páry, které se rozhodnou darovat své nevyužité embrya dalším neplodným párům po úspěšném IVF.
Mishina Victoria, urolog, lékařský referent


 cervikální a imunologický faktor neplodnosti;
cervikální a imunologický faktor neplodnosti; kvantitativně a kvalitativně nevhodná pro oplodnění spermií in vivo a in vitro;
kvantitativně a kvalitativně nevhodná pro oplodnění spermií in vivo a in vitro;